Rak podstawnokomórkowy – zdjęcia, objawy, leczenie BCC
Rak podstawnokomórkowy (BCC, basal cell carcinoma) to najczęstszy nowotwór skóry – stanowi około 80% wszystkich raków skóry. Mimo że BCC bardzo rzadko daje przerzuty (mniej niż 0,1% przypadków), nieleczony może prowadzić do poważnych uszkodzeń lokalnych tkanek, w tym chrząstek i kości. To „ciche zagrożenie" – rozwija się powoli, ale systematycznie niszczy otaczające struktury.
W tym artykule znajdziesz kompleksową galerię zdjęć BCC z dokładnymi opisami lokalizacji, szczegółowe omówienie objawów, metody diagnostyki (w tym dermatoskopia i wideodermatoskopia), różnicowanie z innymi nowotworami skóry oraz wszystkie dostępne metody leczenia. Czy umiesz rozpoznać typowe objawy BCC? Sprawdźmy to razem.
Zobacz również:
Jak wygląda rak?
Rak skóry to grupa nowotworów złośliwych, które powstają z różnych komórek naskórka i wyglądają inaczej w zależności od typu. Trzy główne raki skóry to: rak podstawnokomórkowy (BCC, ~80% przypadków) – perłowy guzek; rak kolczystokomórkowy (SCC, ~15-20%) – łuszczący się czerwony guzek; oraz czerniak (~5%) – ciemna, asymetryczna plama.
Choć każdy z nich rozwija się inaczej, łączą je wspólne sygnały ostrzegawcze: zmiana, która rośnie, zmienia kolor, krwawi lub nie goi się powyżej 4 tygodni. To trzy różne nowotwory pod wspólną nazwą „rak skóry" – mają inne komórki pochodzenia (komórki podstawne, keratynocyty, melanocyty), inne rokowanie i inne metody leczenia, ale każdy wymaga pilnej konsultacji dermatologicznej, gdy tylko zauważysz niepokojącą zmianę.
Jak wygląda rak skóry?
Rak skóry wygląda różnie w zależności od typu. Rak podstawnokomórkowy (BCC) to perłowy guzek z rozszerzonymi naczyniami krwionośnymi (teleangiektazje) i centralnym owrzodzeniem, najczęściej na twarzy. Rak kolczystokomórkowy (SCC) to czerwony, łuszczący się lub strupiejący guzek, często bolesny, na twarzy, uszach lub dłoniach. Czerniak to asymetryczna, wielobarwna plama o nieregularnych brzegach.
Wspólne cechy podejrzane dla każdego typu raka skóry:
- Rana, która się nie goi – zmiana utrzymuje się powyżej 4 tygodni mimo gojenia miejscowego
- Krwawienie po minimalnym urazie – po dotknięciu, otarciu ręcznikiem lub goleniu
- Powiększanie się – stopniowy lub szybki wzrost zmiany
- Zmiana koloru lub kształtu – szczególnie w obrębie istniejących znamion
- Łuszczenie, strupy, owrzodzenie – w obrębie zmiany skórnej
Według danych PTD i NIO (Wytyczne 2024) najczęstszym rakiem skóry w Polsce jest BCC – około 15 000 nowych przypadków rocznie. Wszystkie trzy nowotwory powstają głównie w wyniku przewlekłej ekspozycji na promieniowanie UV (słońce, solarium).
Każda nowa lub zmieniająca się zmiana skórna wymaga oceny dermatoskopowej. Umów się na badanie wideodermatoskopowe w Twoje Znamiona – obejmujemy badaniem całą skórę.
Jak wygląda rak — zdjęcia?
Najpełniejszą galerię zdjęć raka skóry znajdziesz w dalszej sekcji „Jak wygląda rak podstawnokomórkowy – galeria zdjęć z opisami" w tym artykule. Prezentujemy w niej kilkanaście fotografii BCC z opisami lokalizacji (twarz, nos, tułów, kończyny) oraz głównymi typami histologicznymi: guzkowaty, powierzchniowy, twardzinowy i barwnikowy. Każde zdjęcie ma szczegółowy opis charakterystycznych cech klinicznych.
Na co zwracać uwagę oglądając zdjęcia raka skóry:
- Perłowy połysk – charakterystyczny dla BCC guzkowatego (tłumaczalny przez transparentny naskórek nad nowotworem)
- Teleangiektazje – cienkie, rozgałęzione naczynia krwionośne na powierzchni zmiany
- Wałowaty brzeg – uniesiony, lekko zaokrąglony brzeg otaczający centralne wg�łębienie
- Owrzodzenie ze strupem – centralne wgłębienie pokryte strupem, który okresowo odpada i pojawia się ponownie
- Asymetria i wielobarwność – sygnał ostrzegawczy dla czerniaka (zasada ABCDE)
Zdjęcia raka kolczystokomórkowego (SCC) – łuszczące się, strupiejące, twarde guzki – znajdziesz w osobnym artykule „Rak kolczystokomórkowy – objawy, zdjęcia, leczenie". Galerię czerniaka z analizą ABCDE prezentujemy w przewodniku o czerniaku.
Pamiętaj: zdjęcia służą edukacji, ale nie zastępują diagnozy. Każda podejrzana zmiana skórna wymaga badania dermatoskopowego u lekarza – tylko histopatologia daje pewność rozpoznania.
Co to jest rak podstawnokomórkowy?
Rak podstawnokomórkowy (basalioma, BCC) to nowotwór złośliwy wywodzący się z komórek warstwy podstawnej naskórka. Powstaje głównie w wyniku mutacji szlaku sygnałowego Hedgehog, spowodowanych długotrwałą ekspozycją na promieniowanie ultrafioletowe (UV). To najczęstszy nowotwór skóry u osób rasy białej, szczególnie o jasnej karnacji (fototyp I-II według skali Fitzpatricka).
BCC występuje najczęściej u osób w wieku 60-70 lat, choć coraz częściej diagnozowany jest także u młodszych pacjentów ze względu na intensywną ekspozycję słoneczną i solaria. W Polsce każdego roku wykrywanych jest około 15 000 nowych przypadków BCC, a liczba ta systematycznie rośnie.
Charakterystyczną cechą raka podstawnokomórkowego jest jego „złośliwość miejscowa". Oznacza to, że nowotwór bardzo rzadko daje przerzuty odległe (poniżej 0,1% przypadków), ale nieleczony może znacząco niszczyć okoliczne tkanki. BCC jest zupełnie innym nowotworem niż czerniak – wywodzi się z innych komórek, ma inne tempo wzrostu i rokowanie.
Jeśli czerniak to szybka i agresywna fala, BCC to powolna erozja brzegu – mniej spektakularna, ale równie groźna lokalnie. Wczesne wykrycie i odpowiednie leczenie dają ponad 95% szans na całkowite wyleczenie.
Jak wygląda rak podstawnokomórkowy – galeria zdjęć z opisami
Poniżej prezentujemy obszerną galerię zdjęć raka podstawnokomórkowego według lokalizacji na ciele. Każde zdjęcie zawiera szczegółowy opis, który pomoże Ci rozpoznać charakterystyczne cechy tego nowotworu.
BCC na twarzy i nosie (ponad 80% przypadków)
Rak podstawnokomórkowy występuje najczęściej na twarzy i nosie – obszarach najbardziej narażonych na promieniowanie UV. Skóra w tych miejscach jest cienka, a intensywna ekspozycja słoneczna przez lata prowadzi do kumulacji uszkodzeń DNA w komórkach warstwy podstawnej naskórka.
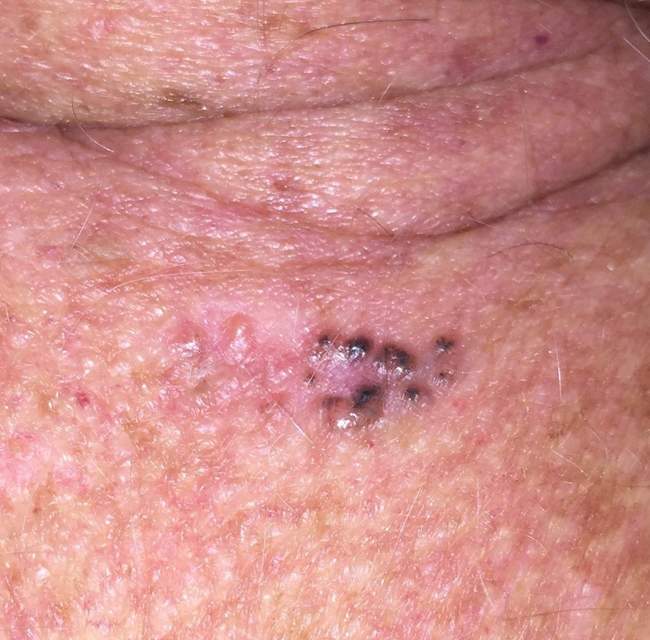
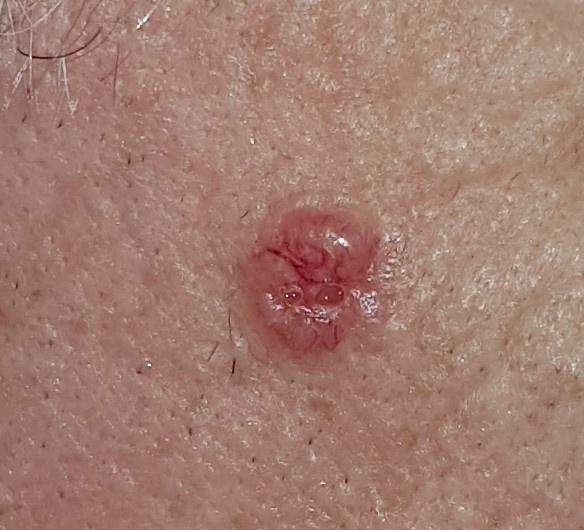
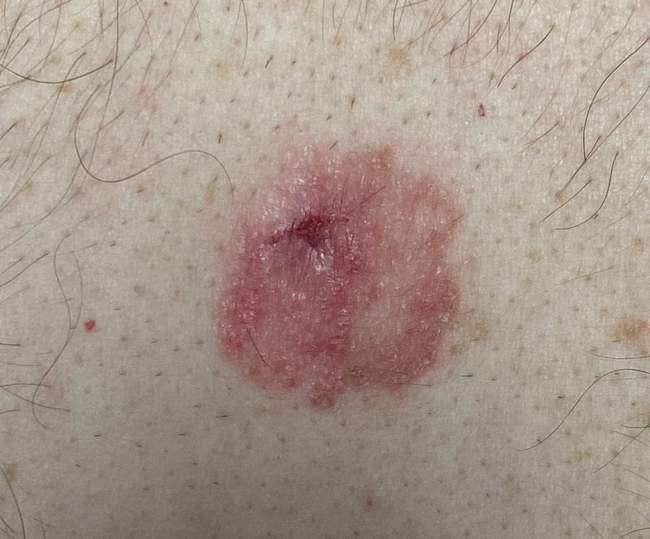
Charakterystyczne cechy BCC na twarzy i nosie to perłowe guzki, wyraźnie widoczne rozszerzone naczynia krwionośne (teleangiektazje) oraz centralne owrzodzenia. Zmiany często przypominają „rany, które się nie goją" – pacjenci obserwują strup, który odpada, zmiana krwawi, a następnie strup pojawia się ponownie. Ten cykliczny proces trwa miesiącami.
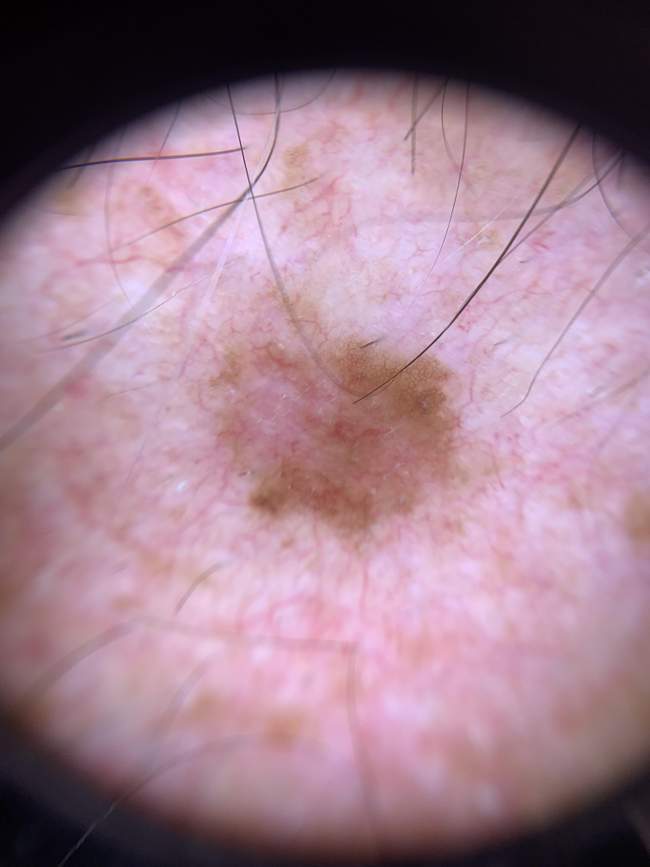

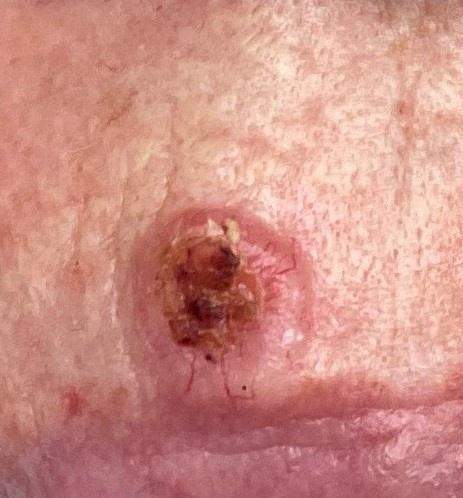
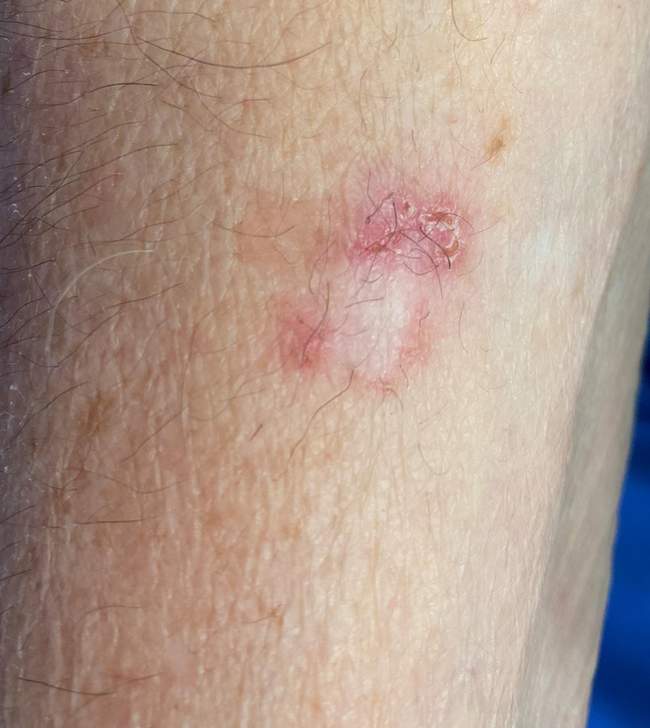
BCC na tułowiu (10-15% przypadków)
Na tułowiu (plecy, klatka piersiowa, brzuch) rak podstawnokomórkowy występuje rzadziej niż na twarzy, ale stanowi około 10-15% wszystkich przypadków. W tej lokalizacji częściej spotykamy typ powierzchniowy (superficial BCC), który wygląda zupełnie inaczej niż klasyczny guzkowaty BCC.
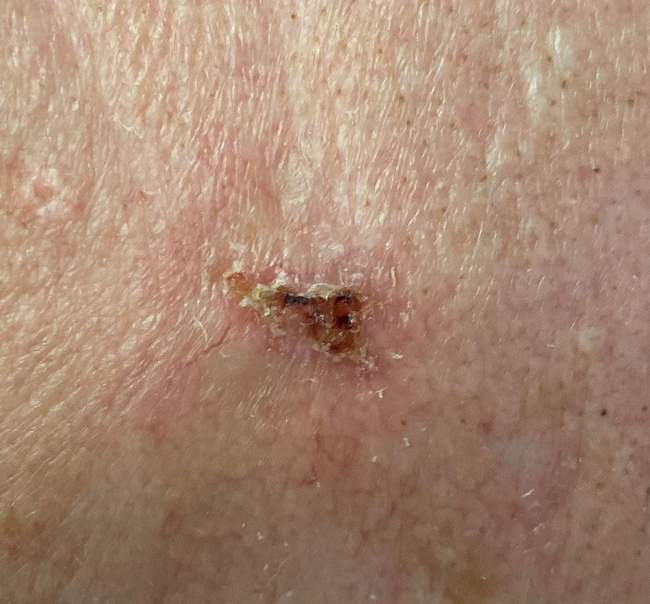
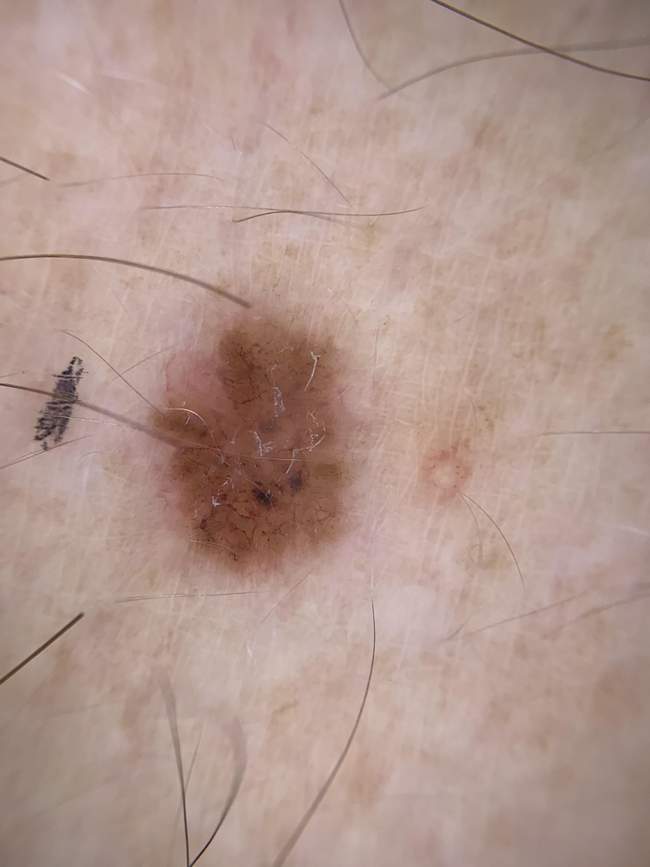
Powierzchniowy BCC na tułowiu często jest mylony z łuszczycą, egzemą lub grzybicą skóry. Wygląda jak płaska, różowo-czerwona plama z delikatnym łuszczeniem, bez wyraźnego guzka. Dlatego każda nietypowa zmiana skórna, która nie ustępuje pomimo leczenia miejscowego, powinna być skonsultowana z dermatologiem i zbadana dermatoskopowo.
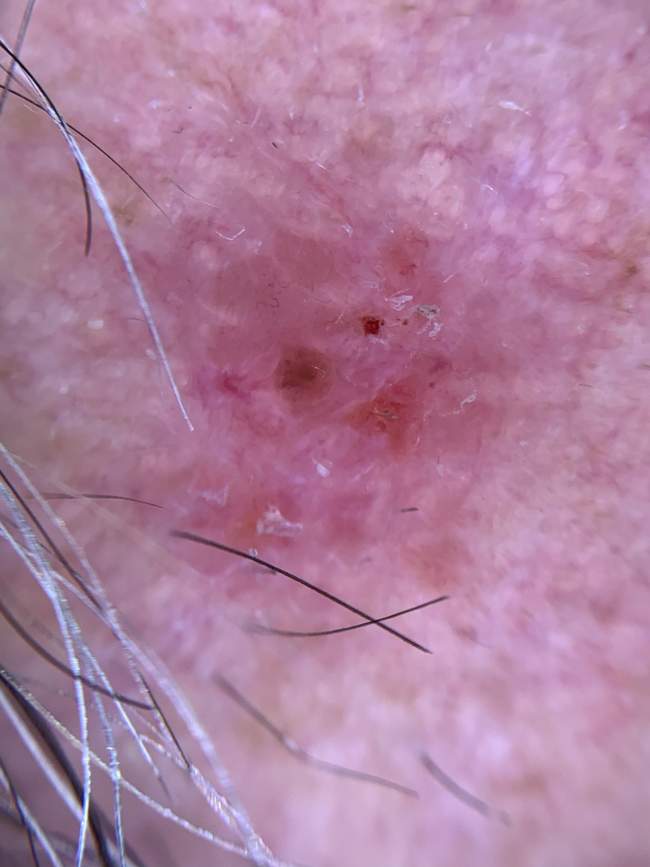
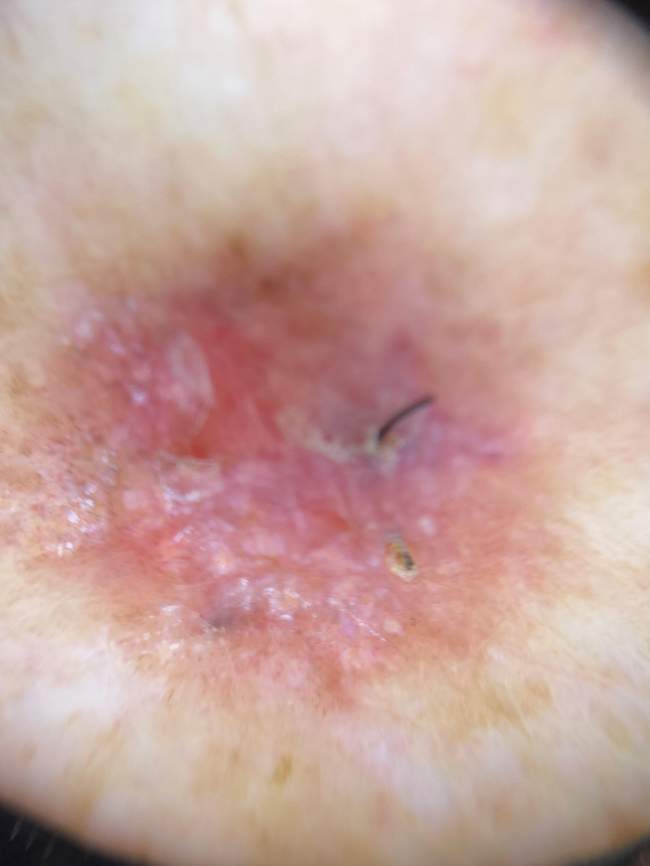
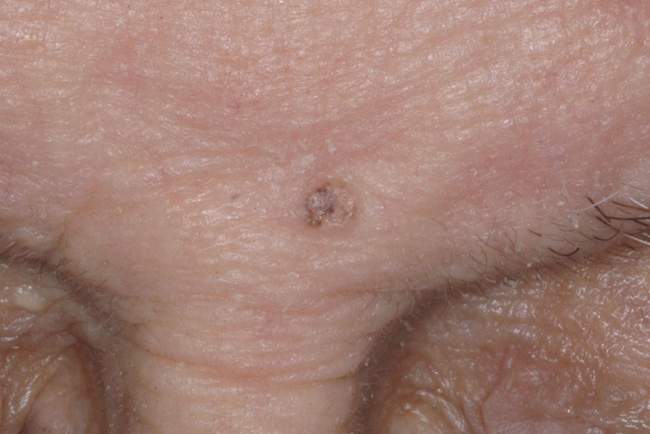
BCC na kończynach (5-10% przypadków)
Rak podstawnokomórkowy na kończynach (ręce, nogi) występuje najrzadziej – dotyczy około 5-10% przypadków. W tych lokalizacjach BCC może być szczególnie trudny do rozpoznania, ponieważ pacjenci często nie zwracają uwagi na drobne zmiany w tych miejscach.
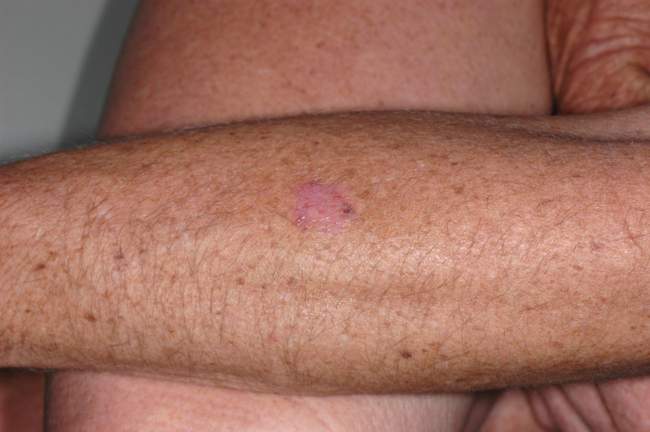
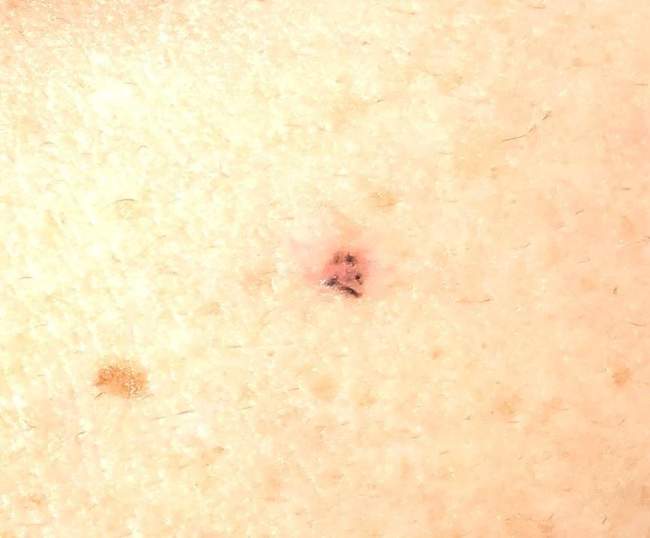
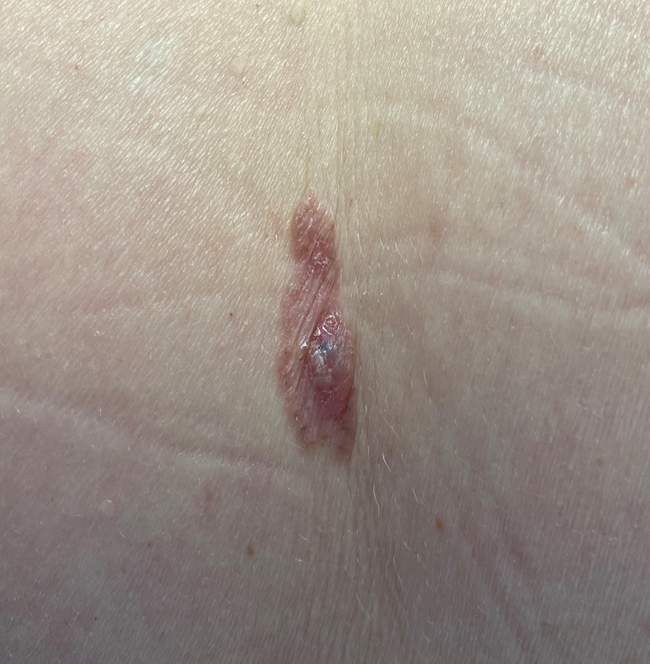
BCC na kończynach wymaga szczególnej uwagi podczas badania dermatoskopowego, ponieważ może być mylony z innymi zmianami skórnymi, takimi jak brodawki, keratozy seborrhoiczne czy nawet czerniak. Dermatoskopia pomaga w różnicowaniu tych zmian.
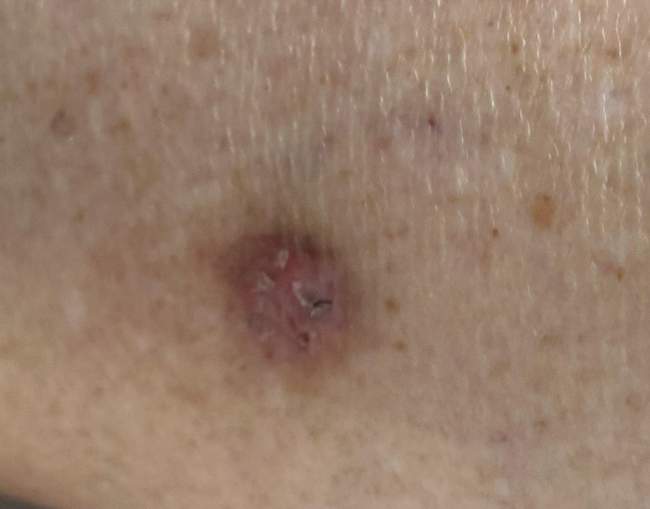
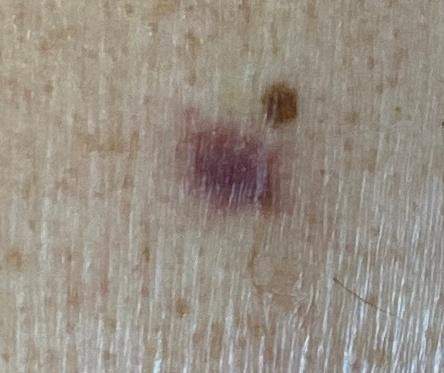
Masz podobne zmiany skórne?
Objawy raka podstawnokomórkowego – na co zwrócić uwagę?
BCC często początkowo wygląda niewinnie – jak drobna ranka, krostek lub „pryszcz, który się nie goi". Wielu pacjentów przez miesiące ignoruje zmianę, sądząc że to tylko niegroźne podrażnienie skóry. Tymczasem charakterystyczne objawy BCC są całkiem specyficzne.
Główne objawy raka podstawnokomórkowego:
- Perłowy guzek z teleangiektazjami – niewielki guzek o połyskującej, perłowej powierzchni, przez którą przebiegają rozszerzone naczynia krwionośne (widoczne jak cienkie czerwone pajączki)
- Centralne owrzodzenie – wgłębienie w centrum zmiany, często pokryte strupem, który okresowo odpada i pojawia się ponownie
- Wałowaty, uniesiony brzeg – charakterystyczny podniesiony brzeg zmiany otaczający centralne wgłębienie
- Rana która się nie goi powyżej 4 tygodni – każda zmiana skórna, która nie goi się przez ponad miesiąc, wymaga konsultacji dermatologa
- Krwawienie po minimalnym urazie – BCC łatwo krwawi po dotknięciu, otarciu ręcznikiem czy lekkim uderzeniu
- Powolny wzrost zmiany – nowotwór rośnie przez miesiące lub lata, stopniowo powiększając się
Sygnały ostrzegawcze (red flags):
- Krwawienie spontaniczne bez urazu
- Szybki wzrost zmiany (nietypowe dla BCC, ale możliwe w agresywnych typach)
- Ból w okolicy zmiany (bardzo rzadki objaw, może wskazywać na głębszą inwazję)
- Zmiana lokalizująca się w okolicy oka, nosa, ucha (ryzyko destrukcji ważnych struktur)
„Myślałam, że to zwykły pryszcz. Ale nie znikał przez pół roku – wtedy zdecydowałam się iść do dermatologa. Okazało się, że to BCC. Dobrze, że nie czekałam dłużej" – to typowa historia pacjentki z rakiem podstawnokomórkowym.
Jeśli którykolwiek z tych objawów dotyczy Twoich zmian skórnych – nie czekaj, umów się na badanie dermatoskopowe. Wczesne wykrycie to klucz do prostego leczenia i doskonałych rokowań.
Rodzaje raka podstawnokomórkowego – typy histologiczne
BCC występuje w kilku wariantach histologicznych, które różnią się wyglądem klinicznym, agresywnością i sposobem leczenia. Znajomość typów BCC jest ważna, ponieważ determinuje wybór metody terapii i rokowanie.
BCC guzkowaty (nodular) – najczęstszy typ
Typ guzkowaty (nodular BCC) stanowi 60-80% wszystkich przypadków raka podstawnokomórkowego. To klasyczny obraz BCC, który większość lekarzy ma na myśli mówiąc o tym nowotworze.
Charakterystyka:
- Wygląd: perłowy guzek z teleangiektazjami (rozgałęzione naczynia krwionośne widoczne na powierzchni)
- Centralne owrzodzenie pokryte strupem (w zaawansowanych zmianach)
- Wałowaty, uniesiony brzeg otaczający centrum
- Lokalizacja: głównie twarz, nos, policzki (ponad 80% przypadków)
- Tempo wzrostu: powolne (miesiące do lat)
Rokowanie: Bardzo dobre. Nodular BCC dobrze odpowiada na chirurgiczne usunięcie. Przy kompletnej ekscyzji z marginesem 3-5 mm dla zmian niskiego ryzyka wyleczalność przekracza 95%. Jest to najłatwiej rozpoznawalny typ BCC ze względu na charakterystyczny perłowy wygląd.

BCC powierzchniowy (superficial) – często na tułowiu
Typ powierzchniowy (superficial BCC) stanowi 10-15% przypadków i występuje głównie na tułowiu (plecy, klatka piersiowa, brzuch), rzadziej na kończynach. Jest to najłagodniejszy typ BCC.
Charakterystyka:
- Wygląd: płaska lub lekko podniesiona, różowo-czerwona plama
- Łuszczenie powierzchni (przypomina łuszczycę)
- Nieregularny brzeg, często wieloogniskowa (kilka ognisk zmian)
- Lokalizacja: tułów (70-80% przypadków superficial BCC)
- Tempo wzrostu: bardzo powolne (lata)
Różnicowanie: Często mylony z łuszczycą, egzemą, grzybicą skóry lub chorobą Bowena. Dermatoskopia pomaga w rozpoznaniu – charakterystyczne gniazda barwnikowe i teleangiektazje w formie litery "M" odróżniają BCC od innych zmian zapalnych.
Rokowanie: Doskonałe. Superficial BCC często można leczyć metodami nieinwazyjnymi (kremy immunomodulujące: imiquimod 5%, lub kremy chemioterapeutyczne: 5-fluorouracyl). Wyleczalność przy leczeniu miejscowym wynosi 70-85%, a przy chirurgicznym wycięciu przekracza 98%.
BCC twardzinowy (morpheaform/sclerosing) – podstępny i agresywny
Typ twardzinowy (morpheaform BCC, sclerosing BCC) to najbardziej podstępny i agresywny wariant, stanowiący 5-10% przypadków. Jest trudny do rozpoznania klinicznego i często niedoszacowany przed operacją.
Charakterystyka:
- Wygląd: blada, twardzinowa zmiana przypominająca bliznę
- Brak teleangiektazji, brak perłowego odcieniu (w odróżnieniu od nodular BCC)
- Niewyraźne granice – trudne do określenia zasięgu zmiany
- Lokalizacja: głównie twarz (nos, policzki, czoło)
- Tempo wzrostu: powolne, ale głęboka inwazja w tkanki
Agresywność: Morpheaform BCC charakteryzuje się głęboką inwazją w otaczające tkanki (chrząstki, kości, mięśnie), często wykraczając daleko poza widoczne granice kliniczne. Podczas operacji okazuje się, że rzeczywisty zasięg nowotworu jest znacznie większy niż oceniano przed zabiegiem.
Leczenie: Wymaga szerokich marginesów chirurgicznych (5-15 mm w zależności od oceny ryzyka) lub, jeszcze lepiej, Mohs micrographic surgery – techniki pozwalającej na kontrolę 100% marginesów podczas zabiegu. Standardowe wycięcie wiąże się z wyższym ryzykiem niepełnej ekscyzji (15-20% vs 5% w nodular BCC).
Rokowanie: Dobre przy kompletnym wycięciu, ale wyższe ryzyko nawrotu (10-15% vs 5% w nodular BCC) ze względu na trudności w ocenie granic nowotworu.
BCC barwnikowy (pigmented) – różnicowanie z czerniakiem
Typ barwnikowy (pigmented BCC) to rzadki wariant (mniej niż 5% przypadków), który zawiera melaninę i przez to ma ciemne zabarwienie. Może być mylony z czerniakiem, co stanowi istotny problem diagnostyczny.
Charakterystyka:
- Wygląd: ciemnobrązowa, czarna lub niebieskawa zmiana
- Perłowy odcień i teleangiektazje mogą być mniej widoczne niż w klasycznym BCC
- Często wielobarwny (odcienie brązu, czerni, szarości)
- Lokalizacja: głównie twarz, ale może występować wszędzie
- Tempo wzrostu: jak w nodular BCC (powolne)
Różnicowanie z czerniakiem: To kluczowy problem kliniczny. Pigmented BCC MOŻE WYGLĄDAĆ JAK CZERNIAK ze względu na ciemne zabarwienie i nieregularną powierzchnię. Dermatoskopia jest niezbędna – charakterystyczne cechy BCC to:
- Gniazda barwnikowe (ovoid nests) – brązowe owalne struktury
- Teleangiektazje arboryzujące (rozgałęzione naczynia)
- Brak sieci barwnikowej (typowej dla czerniaka)
- Liściaste struktury barwnikowe (leaf-like areas)
Rokowanie: Identyczne jak w klasycznym nodular BCC – bardzo dobre (wyleczalność >95% po chirurgicznym wycięciu). Typ barwnikowy nie jest bardziej agresywny niż niepigmentowany BCC, ale wymaga starannej diagnostyki różnicowej z czerniakiem.
Diagnostyka raka podstawnokomórkowego – dermatoskopia i histopatologia
Rozpoznanie BCC opiera się na trzech filarach: ocena kliniczna, dermatoskopia i badanie histopatologiczne. Żaden nowotwór skóry nie powinien być leczony bez potwierdzenia mikroskopowego.
Proces diagnostyczny krok po kroku:
- Ocena kliniczna – wywiad lekarski (ekspozycja UV, historia raków skóry w rodzinie, przebyte oparzenia słoneczne) oraz inspekcja wizualna całej skóry
- Dermatoskopia – badanie zmiany pod 10-20-krotnym powiększeniem, ocena charakterystycznych cech dermatoskopowych BCC
- Biopsja – pobranie wycinka skóry (punch biopsy 3-4 mm) lub wycięcie całej zmiany (excisional biopsy) w znieczuleniu miejscowym
- Badanie histopatologiczne – ocena mikroskopowa preparatu przez patologa, potwierdzenie typu BCC i ocena marginesów (jeśli była ekscyzja)
Dermatoskopia w diagnostyce BCC – cechy charakterystyczne
Dermatoskopia to badanie skóry pod powiększeniem 10-20x za pomocą specjalnego urządzenia – dermatoskopu. Metoda ta zwiększa dokładność rozpoznania BCC o 20-30% w porównaniu do oceny gołym okiem.
Charakterystyczne cechy dermatoskopowe BCC:
- Struktury liściaste (leaf-like areas) – brązowo-szare owalne struktury przypominające liście, układające się promieniście
- Gniazda barwnikowe (ovoid nests) – owalne, brązowe gniazda barwnikowe w obrębie zmiany
- Teleangiektazje arboryzujące – rozgałęzione naczynia krwionośne przypominające gałęzie drzewa (najczęstszy objaw – występuje w 80-90% BCC)
- Obszary sine-niebieskawe (blue-grey areas) – nagromadzenie melaniny w głębszych warstwach skóry
- Brak sieci barwnikowej – kluczowa cecha odróżniająca BCC od czerniaka (czerniak ma sieć barwnikową)
Czułość dermatoskopii w rozpoznaniu BCC wynosi 85-95%, a swoistość 80-90% według badań ESMO i AAD. Nowoczesne centrum diagnostyczne, takie jak Twoje Znamiona, używa wideodermatoskopii – zaawansowanej formy dermatoskopii z archiwizacją obrazów i możliwością porównania zmian w czasie.
Dowiedz się więcej o różnicach między dermatoskopią a wideodermatoskopią – co wybrać przy podejrzeniu BCC?
Umów się na badanie wideodermatoskopowe w Twoje Znamiona – oferujemy wideodermatoskopię całego ciała we wszystkich placówkach (Warszawa, Poznań, Wrocław, Gdańsk, Kraków, Katowice, Szczecin).
Biopsja i badanie histopatologiczne – złoty standard
Każda podejrzana zmiana skórna wymaga potwierdzenia histopatologicznego – to złoty standard diagnostyki nowotworów skóry. Bez histopatologii nie ma pewności, że zmiana to rzeczywiście BCC, a nie inny nowotwór (np. SCC, czerniak, keratoza seborrhoiczna).
Techniki biopsji:
- Punch biopsy – pobranie cylindrycznego wycinka skóry (3-5 mm średnicy) za pomocą specjalnego narzędzia. Wystarczy do potwierdzenia rozpoznania BCC
- Shave biopsy – „zgolenie" powierzchownej części zmiany skalpelem. Używane głównie przy zmianach wypukłych
- Excisional biopsy – wycięcie całej zmiany z marginesem zdrowej tkanki. Jednocześnie diagnostyka i leczenie
Przebieg biopsji:
- Znieczulenie miejscowe (lidokaina z adrenaliną) – ukłucie igłą, ból ustępuje po 30 sekundach
- Pobranie wycinka skóry (punch lub wycięcie) – trwa 2-5 minut, bezbolesne
- Zszycie rany (1-2 szwy) lub pozostawienie do gojenia wtórnego (małe punch biopsies)
- Założenie opatrunku, instrukcje pielęgnacji
- Zdjęcie szwów po 7-14 dniach (zależnie od lokalizacji)
Całość zabiegu trwa około 10-15 minut.
Co ocenia histopatolog:
- Typ BCC (nodular, superficial, morpheaform, pigmented, mixed)
- Głębokość inwazji w mm (oraz ewentualne zajęcie tkanki podskórnej, chrząstki, kości)
- Obecność inwazji okołonerwowej (perineural invasion)
- Marginesy (czy rak wycięty całkowicie) – ocena brzegów preparatu
- Obecność komórek nowotworowych w marginesach (jeśli tak – konieczne ponowne wycięcie)
Czas oczekiwania na wynik: 7-14 dni (standardowe badanie histopatologiczne).
Koszt: Biopsja skóry jest często refundowana przez NFZ, jeśli wykonywana na skierowanie od dermatologa NFZ. Prywatnie koszt to 200-500 zł (biopsja + badanie histopatologiczne).
Bez histopatologii nie ma pewności – ZAWSZE potwierdź diagnozę mikroskopowo przed rozpoczęciem leczenia.

Leczenie raka podstawnokomórkowego – metody i skuteczność
Leczenie BCC zależy od kilku czynników: wielkości zmiany, lokalizacji (twarz vs tułów), typu histologicznego (nodular vs morpheaform), stanu zdrowia pacjenta (czy może być operowany) oraz preferencji estetycznych (minimalizacja blizny).
Złoty standard to chirurgiczne wycięcie – najwyższa skuteczność (95-99% wyleczalność) i jednorazowy zabieg. Inne metody stosowane są w specyficznych sytuacjach.
Chirurgiczne wycięcie – złoty standard leczenia BCC
Standardowa ekscyzja chirurgiczna to najczęstsza i najskuteczniejsza metoda leczenia raka podstawnokomórkowego. Polega na wycięciu zmiany wraz z marginesem zdrowej tkanki i zszeniu rany.
Przebieg zabiegu:
- Znieczulenie miejscowe (lidokaina z adrenaliną) – ukłucie, po 1-2 minutach całkowite zniesienie bólu
- Wyznaczenie marginesów wycięcia – standardowo 3-5 mm zdrowej tkanki dla zmian niskiego ryzyka, 5-15 mm dla zmian wysokiego ryzyka (strefa H twarzy, podtyp morphea, średnica >2 cm)
- Wycięcie zmiany skalpelem – wraz z fragmentem tkanki podskórnej (wycięcie w bloczku)
- Kontrola hemostazy (zatamowanie krwawienia) – koagulacja naczyń
- Zszycie rany – szew wewnętrzny (rozpuszczalny) i zewnętrzny (nieresorbowalny)
- Założenie opatrunku i instrukcje pielęgnacji
- Przekazanie wyciętego materiału do badania histopatologicznego (ocena marginesów)
Czas zabiegu: 20-45 minut (zależnie od wielkości zmiany i lokalizacji).
Skuteczność: 95-99% wyleczalność przy pierwszym wycięciu (pod warunkiem marginesów wolnych od raka w badaniu histopatologicznym).
Blizna: Zależy od wielkości wycięcia, lokalizacji i techniki zszycia. Zwykle liniowa blizna, która po 6-12 miesiącach staje się słabo widoczna (szczególnie na twarzy – dobra vascularyzacja przyspiesza gojenie).
Wady: Blizna pooperacyjna (szczególnie istotna kosmetycznie na twarzy), ryzyko nawrotu przy niepełnym wycięciu (5-10% jeśli marginesy dodatnie).
Zalety: Najwyższa skuteczność, jednorazowy zabieg, potwierdzenie całkowitego usunięcia nowotworu w badaniu histopatologicznym, refundacja NFZ.
Zobacz jak przebiega chirurgiczne usuwanie zmian skórnych – szczegółowy opis zabiegu, czasu gojenia i pielęgnacji.

Mohs micrographic surgery – precyzyjna technika dla twarzy
Mohs micrographic surgery to złoty standard leczenia BCC w lokalizacjach kosmetycznie ważnych (twarz, nos, uszy, powieki) oraz w przypadkach agresywnych typów BCC (morpheaform, nawrotowy).
Technika Mohs:
- Usunięcie widocznej części nowotworu z minimalnym marginesem (1-2 mm)
- Natychmiastowa analiza histopatologiczna brzegów usuniętej tkanki (na miejscu, podczas zabiegu)
- Jeśli w marginesach są komórki rakowe – usunięcie kolejnej warstwy tylko w tym obszarze
- Powtarzanie procedury aż do uzyskania marginesów wolnych od raka
- Zamknięcie rany (zszycie, przeszczep skóry lub pozostawienie do gojenia wtórnego)
Wskazania do Mohs surgery:
- BCC twarzy, nosa, uszu, powiek (strefa H – high-risk)
- BCC nawrotowy (po wcześniejszym niepełnym wycięciu)
- BCC morpheaform (twardzinowy) – trudne do określenia granic
- BCC o niewyraźnych granicach klinicznych
- Młodzi pacjenci (minimalizacja blizny)
Skuteczność: 98-99% wyleczalność – najwyższa ze wszystkich metod leczenia BCC. Ryzyko nawrotu: 1-2% (vs 5-10% przy standardowej ekscyzji).
Zalety: Maksymalne oszczędzenie zdrowej tkanki (najważniejsze na twarzy), kontrola 100% marginesów podczas zabiegu, najmniejsza możliwa blizna przy zachowaniu radykalności onkologicznej.
Wady: Droższa metoda (prywatnie 3000-8000 zł, nie wszędzie refundowana przez NFZ), czasochłonna (zabieg trwa 2-4 godziny), dostępna w nielicznych ośrodkach w Polsce.
Mohs surgery to złoty standard dla BCC w strefie twarzy – maksymalna skuteczność przy minimalnej bliźnie.
Radioterapia – alternatywa dla pacjentów niezdolnych do operacji
Radioterapia (napromienianie) to metoda leczenia BCC stosowana głównie u pacjentów, którzy nie mogą być operowani ze względu na wiek, choroby współistniejące (problemy z krzepnięciem, ciężka niewydolność serca) lub bardzo duże zmiany w trudnej lokalizacji.
Wskazania:
- Pacjenci w podeszłym wieku, obciążeni chorobami (nieoperacyjni)
- BCC bardzo dużych rozmiarów (>5 cm), gdzie operacja byłaby okaleczająca
- Pacjenci odmawiający operacji
- BCC w trudnej lokalizacji operacyjnej (np. kąt oka, ucho)
Przebieg: Seria naświetlań (10-30 sesji) przez okres 2-6 tygodni. Każda sesja trwa 5-15 minut. Niebolesne, ambulatoryjne.
Skuteczność: 85-95% wyleczalność (niższa niż przy chirurgii). Ryzyko nawrotu: 8-15%.
Wady:
- Gorsze efekty kosmetyczne niż chirurgia (depigmentacja, zanik skóry, teleangiektazje po latach)
- Ryzyko raka radiogennego (w tym samym miejscu po latach) – szczególnie u młodszych pacjentów
- Brak potwierdzenia histopatologicznego całkowitego zniszczenia nowotworu
- Długotrwałe leczenie (kilka tygodni)
Zalety: Nieinwazyjna, bezbolesna, możliwa u pacjentów nieoperacyjnych.
Radioterapia to opcja ratunkowa – chirurgia pozostaje metodą pierwszego wyboru w leczeniu BCC.
Leczenie miejscowe (topikalne) – kremy dla powierzchniowego BCC
Leczenie miejscowe za pomocą kremów immunomodulujących lub chemioterapeutycznych jest zarezerwowane TYLKO dla powierzchniowego BCC (superficial BCC) o małych rozmiarach i lokalizacji na tułowiu.
Wskazania (bardzo wąskie):
- TYLKO powierzchniowy BCC (superficial) – potwierdzone biopsją
- Małe zmiany (<1-2 cm średnicy)
- Lokalizacja: tułów (plecy, klatka piersiowa, brzuch)
- NIE nadaje się do: BCC guzkowatego, twardzinowego, zmian na twarzy, dużych zmian
Preparaty:
- Imiquimod 5% (Aldara, Zyclara) – krem immunomodulujący, pobudza układ odpornościowy do zniszczenia komórek nowotworowych
- 5-fluorouracyl (5-FU, Efudix) – krem chemioterapeutyczny, hamuje syntezę DNA w komórkach nowotworowych
Przebieg leczenia:
- Aplikacja kremu 5-7 razy w tygodniu przez 6-12 tygodni (imiquimod) lub 4-8 tygodni (5-FU)
- Znaczne podrażnienie skóry, zaczerwienienie, łuszczenie, czasem owrzodzenie (oznaki skuteczności)
- Brak możliwości potwierdzenia histopatologicznego wyleczenia
Skuteczność: 70-85% wyleczalność (znacznie niższa niż chirurgia). Ryzyko nawrotu: 15-25%.
Wady:
- Długotrwałe leczenie (tygodnie)
- Podrażnienie skóry (miejscowe działania niepożądane u 90% pacjentów)
- Brak histopatologicznego potwierdzenia wyleczenia – nowotwór może pozostać w głębszych warstwach
- Wyższe ryzyko nawrotu niż przy chirurgii
Zalety: Nieinwazyjne, dobre efekty kosmetyczne (brak blizny), możliwość leczenia kilku zmian jednocześnie.
Leczenie topikalne to opcja dla wybranych przypadków powierzchniowego BCC – wymaga ścisłego nadzoru dermatologa i kontroli po leczeniu.
Terapie systemowe (inhibitory Hedgehog) – dla zaawansowanego BCC
Terapie systemowe (leki doustne) są zarezerwowane dla bardzo rzadkich przypadków zaawansowanego lub przerzutowego BCC, który nie może być leczony chirurgicznie ani radioterapią.
Wskazania (bardzo rzadkie):
- Zaawansowany BCC miejscowo (locally advanced BCC) – nie do wycięcia chirurgicznego, nie do napromieniania
- BCC z przerzutami (<0,1% przypadków – ekstremalnie rzadkie)
- BCC nawrotowy po wielokrotnych próbach leczenia chirurgicznego/radioterapii
- Zespół Gorlina (genetyczny zespół predysponujący do licznych BCC)
Leki:
- Vismodegib (Erivedge) – inhibitor szlaku sygnałowego Hedgehog
- Sonidegib (Odomzo) – inhibitor szlaku Hedgehog
Mechanizm działania: Blokada mutowanego szlaku Hedgehog, który odpowiada za rozwój BCC.
Skuteczność: 43-44% odpowiedzi obiektywnej w zaawansowanym miejscowo BCC (laBCC), 30% w przerzutowym BCC (mBCC) wg badań klinicznych. NIE jest to wyleczenie, ale kontrola choroby.
Wady:
- Działania niepożądane u większości pacjentów: skurcze mięśni, utrata smaku, utrata apetytu, wypadanie włosów, utrata masy ciała
- Bardzo drogie leki (refundacja w Polsce w programie lekowym dla wybranych przypadków)
- Nie zastępują chirurgii – to opcja dla pacjentów nieoperacyjnych
Terapie systemowe to ostateczność dla przypadków zaawansowanego BCC nieoperacyjnego – nie zastępują standardowego leczenia chirurgicznego.
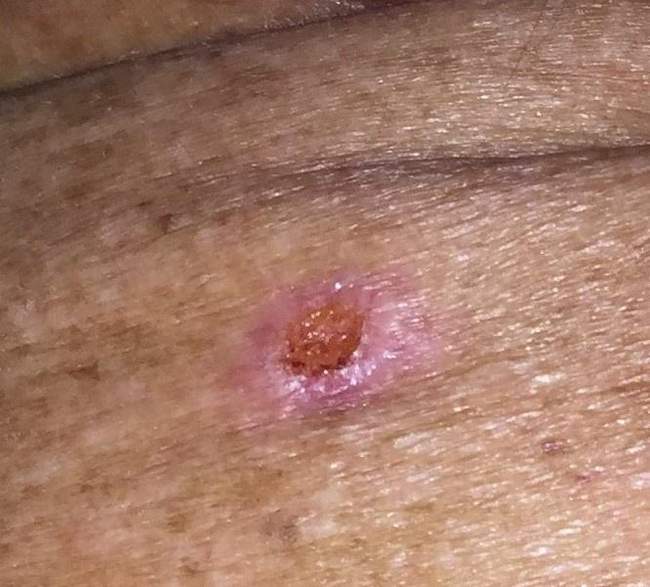
Rokowanie – czy rak podstawnokomórkowy jest groźny?
Czy BCC jest groźny? Odpowiedź brzmi: zależy. Rak podstawnokomórkowy bardzo rzadko daje przerzuty (mniej niż 0,1% przypadków), ale nieleczony systematycznie niszczy okoliczne tkanki, prowadząc do poważnych komplikacji lokalnych.
Rokowanie przy wczesnym leczeniu: 95-99% wyleczalność. To jeden z najlepszych wyników wśród nowotworów złośliwych.
Czynniki wpływające na rokowanie:
1. Wczesne vs późne wykrycie:
- BCC <1 cm, powierzchowny – wyleczalność >98%, prosty zabieg chirurgiczny
- BCC >2 cm, głęboka inwazja – wyleczalność 85-95%, większy zabieg, wyższe ryzyko nawrotu
2. Typ histologiczny:
- Nodular BCC – wyleczalność 95-98% (najlepsze rokowanie)
- Superficial BCC – wyleczalność 98-99% (bardzo dobre rokowanie)
- Morpheaform BCC – wyleczalność 85-90% (gorsze rokowanie ze względu na trudności w określeniu granic)
3. Lokalizacja:
- Tułów, kończyny – łatwe wycięcie z szerokim marginesem, doskonałe rokowanie
- Twarz (nos, ucho, oko) – ryzyko destrukcji ważnych struktur (chrząstki, kości), potrzeba precyzyjniejszego leczenia (Mohs surgery)
4. Kompletność wycięcia:
- Marginesy wolne od raka – wyleczalność 95-99%
- Marginesy dodatnie (niepełne wycięcie) – konieczne ponowne wycięcie, ryzyko nawrotu 30-50% jeśli się nie poszerzy marginesów
Ryzyko nawrotu:
- 5-10% po standardowym chirurgicznym wycięciu
- 1-2% po Mohs micrographic surgery
- 15-20% po morpheaform BCC (trudniejszy do całkowitego usunięcia)
- Wyższe ryzyko przy: BCC morpheaform, niepełnych marginesach wycięcia, lokalizacji nos/ucho/oko
Ryzyko nowych BCC:
U 35-50% pacjentów po przebytym BCC rozwinie się kolejny rak podstawnokomórkowy w ciągu 3-5 lat (44% w ciągu 3 lat wg meta-analizy). To nie nawrót, ale nowy nowotwór w innym miejscu – ryzyko jest 10-krotnie wyższe niż w populacji ogólnej. Dlatego po przebytym BCC konieczne są regularne kontrole dermatologiczne co 6-12 miesięcy przez całe życie.
Przerzuty (ekstremalnie rzadko):
- Występują u mniej niż 0,1% pacjentów z BCC
- Najczęściej w zaniedbanych, wieloletnich, dużych BCC (>5 cm)
- Przerzuty najczęściej do: węzłów chłonnych okolicznych, płuc, kości
- Rokowanie przy przerzutowym BCC: bardzo poważne, wymagane terapie systemowe (vismodegib)
BCC wykryty wcześnie ma doskonałe rokowanie – dlatego regularne badania skóry są tak ważne. Nie bagatelizuj zmian skórnych, które się nie goją.
Różnica BCC vs SCC vs czerniak – tabela porównawcza
Trzy główne nowotwory skóry – BCC (rak podstawnokomórkowy), SCC (rak kolczystokomórkowy, płaskonabłonkowy) i czerniak – różnią się komórkami pochodzenia, agresywnością, lokalizacją i rokowaniem. Znajomość tych różnic jest kluczowa dla pacjentów i lekarzy pierwszego kontaktu.
Krótkie wprowadzenie do każdego nowotworu:
- BCC (rak podstawnokomórkowy) – wywodzi się z komórek warstwy podstawnej naskórka, najczęstszy nowotwór skóry (około 80%), bardzo rzadko daje przerzuty (<0,1%); zobacz też rozwój nieleczonego BCC
- SCC (rak kolczystokomórkowy) – wywodzi się z keratynocytów warstwy kolczystej naskórka, 15-20% raków skóry, częściej daje przerzuty niż BCC (2-5%)
- Czerniak – wywodzi się z melanocytów (komórki barwnikowe), około 5% raków skóry, najgroźniejszy (rokowania per stadium)
Tabela porównawcza BCC vs SCC vs Czerniak
| Cecha | BCC (rak podstawnokomórkowy) | SCC (rak kolczystokomórkowy) | Czerniak |
|---|---|---|---|
| Częstość występowania | ~80% raków skóry | ~15-20% raków skóry | ~5% raków skóry |
| Komórki pochodzenia | Komórki warstwy podstawnej naskórka | Keratynocyty (warstwa kolczysta) | Melanocyty (komórki barwnikowe) |
| Typowa lokalizacja | Twarz, nos (>80% przypadków) | Twarz, dłonie, wargi, narządy płciowe | Tułów (mężczyźni), kończyny (kobiety) |
| Wygląd kliniczny | Perłowy guzek z teleangiektazjami, centralne owrzodzenie, wałowaty brzeg | Rogowaty guzek, łuszczenie, owrzodzenie, twarda powierzchnia | Asymetryczna plamka barwnikowa, wielobarwna, nieregularne brzegi |
| Tempo wzrostu | Powolne (miesiące do lat) | Umiarkowane (tygodnie do miesięcy) | Szybkie (tygodnie do miesięcy) |
| Ryzyko przerzutów | <0,1% (bardzo rzadkie) | 2-5% (wyższe niż BCC) | 15-30% w zaawansowanych stadiach |
| Leczenie pierwszego wyboru | Chirurgia (ekscyzja, Mohs), radioterapia, kremy (superficial BCC) | Chirurgia (ekscyzja), radioterapia | Chirurgia + immunoterapia/TKI (zaawansowane) |
| Rokowanie 5-letnie | >98% (doskonałe) | 90-95% (bez przerzutów), <50% (z przerzutami) | In-situ: 99%, lokalne: 95%, regionalne: 70%, IV: <20% |
| Prekursor (zmiana przedrakowa) | Brak (powstaje de novo) | Keratoza słoneczna (actinic keratosis) | Znamię atypowe (dysplastic nevus), ale >50% de novo |
| Wiek szczytowej zachorowalności | 60-70 lat | 70-80 lat | 50-60 lat (ale również młodsze osoby) |
Kluczowe różnice:
- BCC to najczęstszy, ale najmniej agresywny – bardzo rzadko daje przerzuty, ale nieleczony niszczy lokalne tkanki
- SCC jest pośredni – częściej przerzuty niż BCC (2-5%), szczególnie SCC warg, uszu, narządów płciowych
- Czerniak to najgroźniejszy – mimo że stanowi tylko 5% raków skóry, odpowiada za 80% zgonów z powodu nowotworów skóry
BCC i SCC to „raki niemelanomaliczne" (NMSC – non-melanoma skin cancers) – mają znacznie lepszą prognozę niż czerniak, szczególnie przy wczesnym wykryciu.
Dowiedz się więcej o czerniaku – kompleksowy przewodnik o objawach, diagnostyce i leczeniu najgroźniejszego raka skóry.
Każdy z tych raków wymaga innego podejścia diagnostycznego i leczniczego – dlatego histopatologia jest kluczowa. Nigdy nie zakładaj „na oko" co to za zmiana – zawsze potwierdź mikroskopowo.
Profilaktyka raka podstawnokomórkowego – jak zapobiegać?
Profilaktyka to najlepsza inwestycja w zdrowie skóry. Regularne stosowanie SPF 30+ zmniejsza ryzyko BCC o 30-40% według badań australijskich (Australia ma najwyższą zachorowalność na BCC na świecie – najlepsze dane profilaktyczne).
1. Ochrona przed promieniowaniem UV (najważniejsze!)
Krem z filtrem SPF 30-50+:
- Stosuj codziennie, również zimą i w mieście (UVA przenika przez chmury i szyby)
- Nakładaj 20-30 minut przed wyjściem na zewnątrz
- Ponawiaj aplikację co 2 godziny przy intensywnej ekspozycji (plaża, góry)
- Minimalna ilość: 1/4 łyżeczki na twarz i szyję
Unikanie słońca w godzinach 10:00-16:00:
- W tym czasie promieniowanie UV jest najsilniejsze (70-80% dziennej dawki UV)
- Jeśli musisz być na słońcu – szukaj cienia, noś odzież ochronną
Odzież ochronna:
- Kapelusze z szerokim rondem (minimum 7-10 cm) – chronią twarz, nos, uszy, szyję
- Koszule z długim rękawem (jasne kolory odbijają UV)
- Okulary przeciwsłoneczne z filtrem UV400
NIE solarium:
- WHO klasyfikuje solarium jako kancerogen grupy 1 (tak samo jak tytoń i azbest)
- Osoby używające solarium przed 35. rokiem życia mają 75% wyższe ryzyko czerniaka
- Solarium NIE przygotowuje skóry do słońca – to mit!
2. Regularne kontrole dermatologiczne
Osoby z BCC w wywiadzie:
- Kontrole co 6-12 miesięcy przez całe życie
- Ryzyko kolejnego BCC: 30-50% w ciągu 5 lat
- Badanie całej skóry, nie tylko miejsca po BCC
Osoby z grup ryzyka:
- Jasna skóra (fototyp I-II), rude lub blond włosy, niebieskie oczy
- Historia oparzeń słonecznych w dzieciństwie (szczególnie z pęcherzami)
- Liczne znamiona barwnikowe (>50)
- Immunosupresja (po przeszczepieniu narządów, długotrwała terapia immunosupresyjna)
- Rodzinny wywiad raków skóry
Częstotliwość: Co 12 miesięcy badanie dermatoskopowe całej skóry.
Samokontrola skóry:
- Raz w miesiącu badaj całą skórę przed lustrem
- Zwracaj uwagę na „rany które się nie goją" >4 tygodnie
- Obserwuj nowe zmiany lub zmiany rosnące/zmieniające kolor
- Użyj metody ABCDE dla znamion (asymetria, brzegi, kolor, duży rozmiar, ewolucja)
3. Edukacja i świadomość
Znajomość objawów BCC:
- Perłowy guzek z teleangiektazjami
- Rana która się nie goi
- Centralne owrzodzenie z wałowatym brzegiem
- Zmiana która krwawi po minimalnym urazie
Szybka reakcja:
- Każda podejrzana zmiana wymaga konsultacji dermatologa w ciągu 2-4 tygodni
- Nie czekaj miesiącami „może samo przejdzie"
- Wczesne BCC to prosty zabieg 20 minut, zaniedbane BCC to operacja 2 godziny
Profilaktyka to najlepsza inwestycja – łatwiej zapobiegać niż leczyć. SPF codziennie + kontrole dermatologiczne raz w roku = najlepszy sposób na uniknięcie BCC.
Zobacz również:
Często zadawane pytania o rak podstawnokomórkowy
Czy rak podstawnokomórkowy jest groźny?
Rak podstawnokomórkowy (BCC) bardzo rzadko daje przerzuty – dotyczy to mniej niż 0,1% przypadków. Pod tym względem jest znacznie mniej groźny niż czerniak. Jednak nieleczony BCC może powodować poważne uszkodzenia miejscowe – systematycznie niszczy okoliczne tkanki, w tym chrząstki i kości. Szczególnie niebezpieczne są zmiany w okolicy nosa, uszu i oczu, gdzie mogą prowadzić do zniekształceń twarzy i utraty funkcji. Wczesne wykrycie i leczenie daje 95-99% szans na całkowite wyleczenie. Dlatego każda niepokojąca zmiana skórna wymaga pilnej konsultacji z dermatologiem i badania dermatoskopowego.
Czy rak podstawnokomórkowy daje przerzuty?
Rak podstawnokomórkowy bardzo rzadko daje przerzuty – występują one u mniej niż 0,1% pacjentów. Przerzuty dotyczą głównie zaniedbanych, wieloletnich BCC o dużych rozmiarach (powyżej 5 cm średnicy). Najczęściej przerzuty trafiają do okolicznych węzłów chłonnych, a następnie mogą pojawić się w płucach lub kościach. Mimo ekstremalnie niskiego ryzyka przerzutów, BCC ZAWSZE wymaga leczenia ze względu na niszczący wpływ na okoliczne tkanki. Nieleczony BCC może powodować poważne uszkodzenia lokalne, które są trudne do naprawienia chirurgicznego.
Jak wygląda rak podstawnokomórkowy na początkowym etapie?
Na początku BCC często wygląda jak niewielki perłowy guzek (błyszcząca, przezroczysta powierzchnia) z drobnymi rozszerzonymi naczyniami krwionośnymi widocznymi na powierzchni (teleangiektazje). Może również przypominać „pryszcz który się nie goi" lub drobną ranę z centralnym wgłębieniem pokrytym strupem. Charakterystyczne jest cykliczne krwawienie – strup odpada, zmiana krwawi, następnie strup pojawia się ponownie. Wczesny BCC rzadko boli, co powoduje że pacjenci często bagatelizują zmianę przez miesiące. Każda rana skórna która nie goi się dłużej niż 4 tygodnie wymaga konsultacji dermatologicznej i badania dermatoskopowego.
Jak długo rozwija się rak podstawnokomórkowy?
BCC rozwija się bardzo powoli – od kilku miesięcy do kilku lat. To jeden z najwolniej rosnących nowotworów skóry. Charakterystyczny jest powolny, ale systematyczny wzrost zmiany. Pacjenci często zgłaszają że „ta zmiana jest od roku, ale w ostatnich miesiącach zaczęła rosnąć". Powolne tempo wzrostu BCC oznacza że czas na diagnostykę i leczenie jest relatywnie długi – jednak to NIE oznacza że można odkładać wizytę u dermatologa. Im wcześniej BCC zostanie wykryty, tym prostsze leczenie i mniejsza blizna pooperacyjna. Nie zwlekaj z konsultacją podejrzanych zmian skórnych.
Czy rak podstawnokomórkowy można wyleczyć?
TAK – rak podstawnokomórkowy można całkowicie wyleczyć, szczególnie przy wczesnym wykryciu. Wyleczalność przy standardowym chirurgicznym wycięciu wynosi 95-99%, a przy Mohs micrographic surgery nawet 98-99%. Kluczowe jest kompletne usunięcie nowotworu z marginesem zdrowej tkanki i potwierdzenie w badaniu histopatologicznym że marginesy są wolne od komórek rakowych. Nawet w przypadku nawrotu (5-10% pacjentów), ponowne wycięcie zazwyczaj prowadzi do wyleczenia. Wczesna diagnostyka to klucz – im mniejszy BCC, tym prostsza operacja, mniejsza blizna i wyższe szanse na całkowite wyleczenie. Umów się na badanie dermatoskopowe jeśli masz niepokojące zmiany skórne.
Jak odróżnić rak podstawnokomórkowy od czerniaka?
BCC i czerniak to zupełnie różne nowotwory, które zazwyczaj łatwo odróżnić. BCC charakteryzuje się perłowym guzkiem z rozszerzonymi naczyniami (teleangiektazje), powolnym wzrostem i lokalizacją głównie na twarzy/nosie. Czerniak to asymetryczna plamka barwnikowa, wielobarwna (brąz, czarny, czerwony), o nieregularnych brzegach, najczęściej na tułowiu (mężczyźni) lub kończynach (kobiety), rosnąca szybko. Dermatoskopia pomaga różnicować – czerniak ma charakterystyczną sieć barwnikową, której BCC nie ma. Jednak istnieje rzadki typ barwnikowy BCC (pigmented BCC), który może przypominać czerniaka – wtedy kluczowa jest dermatoskopia i badanie histopatologiczne. ZAWSZE potwierdź diagnozę mikroskopowo przed leczeniem.
Ile kosztuje leczenie raka podstawnokomórkowego w Polsce?
Chirurgiczne usunięcie BCC jest refundowane przez NFZ i bezpłatne dla pacjenta po skierowaniu od dermatologa NFZ. Czas oczekiwania na zabieg w NFZ wynosi zazwyczaj 2-6 miesięcy. Prywatnie: standardowe wycięcie BCC kosztuje 500-2000 zł w zależności od wielkości zmiany i lokalizacji. Mohs micrographic surgery (precyzyjna technika dla twarzy) kosztuje prywatnie 3000-8000 zł. Badanie dermatoskopowe diagnostyczne (konieczne przed zabiegiem) kosztuje 150-300 zł prywatnie lub jest refundowane przez NFZ na skierowanie. Badanie histopatologiczne (potwierdzenie diagnozy) to dodatkowe 200-400 zł prywatnie. Umów się na konsultację w Twoje Znamiona – oferujemy wideodermatoskopię całego ciała.
Masz podobne zmiany skórne?
Zobacz również
Ostatnia aktualizacja medyczna: 30.04.2026 · Treści mają charakter informacyjny i nie zastępują konsultacji lekarskiej.
Źródła:
- NIO/PTD - Wytyczne postępowania diagnostyczno-terapeutycznego u chorych na raki skóry (aktualizacja 2024)
- ESMO Open - Guidelines for the diagnosis and treatment of basal cell carcinoma (2023)
- NCCN Guidelines - Basal Cell Skin Cancer (Version 2.2024)
- WHO - Ultraviolet radiation
- DermNet NZ - Basal cell carcinoma, Squamous cell carcinoma, Melanoma
- AAD - Common types of skin cancer
