Czerniak akralny – stopa, dłoń, paznokieć [zdjęcia 2025]
Czerniak akralny stanowi 2-8% wszystkich czerniaków u osób rasy białej, ale aż 60-70% u osób ciemnoskórych. Ta różnica wynika z tego, że inne typy czerniaka, związane z ekspozycją na promienie UV, są u nich znacznie rzadsze. W liczbach bezwzględnych osoby rasy białej mają jednak wyższą zachorowalność na ten typ nowotworu niż osoby ciemnoskóre. To jedyny rodzaj czerniaka, którego częstość nie zależy od ekspozycji na słońce.
Czerniak akralny (ALM - acral lentiginous melanoma) to nowotwór skóry występujący na stopach, dłoniach i pod paznokciami. Te lokalizacje sprawiają, że jest on trudny do zauważenia podczas codziennych obserwacji. Czerniak akralny jest często diagnozowany zbyt późno - średnio w stadium IIB-III, co znacząco obniża rokowania. Znamię na stopie może wydawać się niegroźne, bo nie widzimy go na co dzień. To właśnie dlatego czerniak akralny bywa tak niebezpieczny. Czy wiesz, że ciemny pasek pod paznokciem może być pierwszym objawem czerniaka? Po przeczytaniu tego artykułu będziesz wiedzieć dokładnie, na co zwracać uwagę.
Czym jest czerniak akralny – definicja i epidemiologia
Czerniak akralny (ALM - acral lentiginous melanoma) to podtyp czerniaka lokalizujący się na akralnych częściach ciała: dłoniach, stopach i pod paznokciami. Termin "akralny" pochodzi od łacińskiego słowa akros, które oznacza koniec lub końcówkę - dotyczy więc dystalnych części ciała. Nazwa "lentiginous" opisuje charakterystyczny wzorzec wzrostu komórek nowotworowych wzdłuż warstwy podstawnej naskórka.
Epidemiologia czerniaka akralnego przedstawia się następująco:
- 2-8% wszystkich czerniaków u osób rasy białej
- 60-70% czerniaków u osób ciemnoskórych - ta wysoka wartość wynika z tego, że inne typy czerniaka związane z UV są u nich rzadkie
- 30-40% czerniaków u osób rasy azjatyckiej
- W liczbach bezwzględnych osoby rasy białej mają wyższą zachorowalność na ALM niż osoby ciemnoskóre
- Równa częstość u kobiet i mężczyzn, w przeciwieństwie do innych typów czerniaka
- Średni wiek rozpoznania: 60-65 lat, czyli starszy niż w przypadku innych typów
W Polsce rocznie diagnozuje się około 4,000-4,500 przypadków czerniaka złośliwego według danych Krajowego Rejestru Nowotworów z 2021 roku. Czerniak akralny stanowi prawdopodobnie 5-8% wszystkich czerniaków, co daje szacunkowo 200-350 przypadków rocznie. Należy zaznaczyć, że brak oficjalnych statystyk z Krajowego Rejestru Nowotworów specyficznych dla podtypów histologicznych czerniaka - przedstawione dane to ekstrapolacja z danych międzynarodowych.
Czerniak akralny nie zależy od ekspozycji na promieniowanie UV, ponieważ występuje w miejscach chronionych przed słońcem. Mechanizm jego powstawania pozostaje nadal nieznany, choć naukowcy podejrzewają rolę urazów mechanicznych i czynników genetycznych. Jest to jedyny typ czerniaka, który występuje z podobną częstością niezależnie od koloru skóry. Mimo niższej częstości występowania, ALM charakteryzuje się gorszym rokowaniem niż czerniak powierzchownie rozrastający się (SSM), co wynika głównie z późniejszej diagnozy.
Czerniak akralny – zdjęcia i lokalizacje
Poniżej przedstawiamy zdjęcia czerniaków akralnych w różnych lokalizacjach wraz z charakterystyką ich wyglądu. Wszystkie zdjęcia pochodzą z dokumentacji medycznej i służą celom edukacyjnym. Pamiętaj, że żadne zdjęcie nie zastąpi profesjonalnego badania dermatoskopowego.
Czerniak na stopie – zdjęcia i charakterystyka
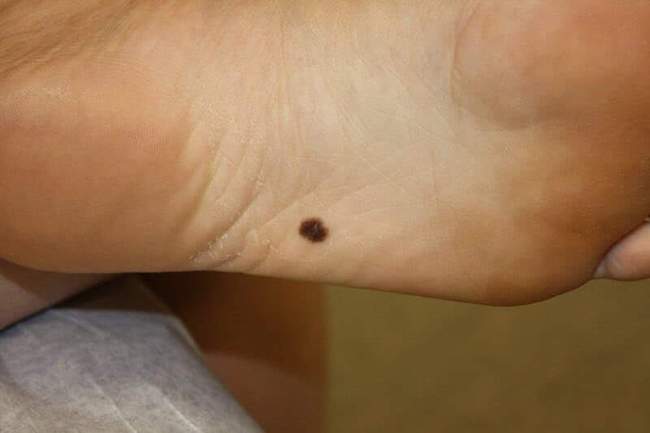
Stopa to najczęstsza lokalizacja czerniaka akralnego, stanowiąca 50-70% wszystkich przypadków tego typu nowotworu. Szczególnie często występuje on na podeszwie, pięcie i między palcami - miejscach trudnych do samodzielnej obserwacji.
Typowe lokalizacje czerniaka na stopie obejmują:
- Podeszwę (plantar surface) - 60% przypadków ALM na stopie
- Piętę - obszar trudny do samobadania
- Przestrzenie międzypalcowe
- Boczną powierzchnię stopy
Charakterystyka wizualna czerniaka na stopie jest następująca: najczęściej jest to nieregularna plama brązowo-czarna o asymetrycznym kształcie, gdzie jedna strona znacznie różni się od drugiej. Zmiana ma niejednorodną barwę z różnymi odcieniami brązu, czerni, czasem również różu. Średnica często przekracza 6mm, a brzegi są nieostre i postrzępione. Czerniak akralny może przypominać brodawkę lub odcisk, co stanowi poważne niebezpieczeństwo diagnostyczne.
 Czerniak akralny na podeszwie stopy - asymetryczna ciemna zmiana z nieregularnymi brzegami
Czerniak akralny na podeszwie stopy - asymetryczna ciemna zmiana z nieregularnymi brzegami
 Czerniak akralny na pięcie - wielobarwna zmiana
Czerniak akralny na pięcie - wielobarwna zmiana
Czerniak na podeszwie jest często mylony z odciskiem lub brodawką, co znacząco opóźnia diagnozę. Znamiona na stopie wymagają szczególnej uwagi, ponieważ ich regularna obserwacja jest utrudniona.
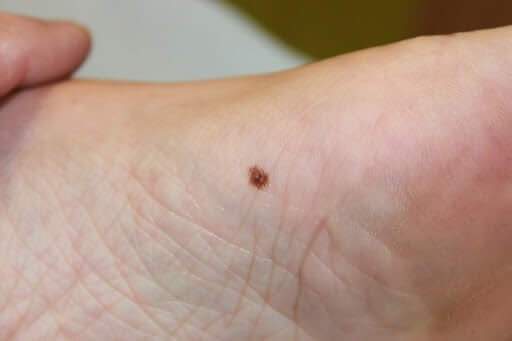
Czerniak na dłoni – zdjęcia i charakterystyka
Czerniak na dłoni występuje rzadziej niż na stopie, stanowiąc około 15-20% przypadków ALM, ale jest łatwiejszy do zauważenia dzięki lepszej dostępności do obserwacji.
Typowe lokalizacje na dłoni to:
- Dłoń (palmar surface) - śródręcze
- Palce - boczne i palmarne powierzchnie
- Paznokcie rąk, które omówimy osobno
Charakterystyka wizualna czerniaka na dłoni jest podobna do lokalizacji na stopie. To ciemna, nieregularna plama o asymetrycznym kształcie i niejednorodnej barwie. Zmiana może być płaska lub lekko wypukła. Dłonie są łatwiej dostępne do samobadania niż stopy, co może przyspieszyć wykrycie niepokojących zmian.
 Czerniak akralny na dłoni - asymetryczna zmiana na śródręczu
Czerniak akralny na dłoni - asymetryczna zmiana na śródręczu
Czerniak podpaznokciowy – zdjęcia i objaw Hutchinsona
Czerniak podpaznokciowy (subungual melanoma) stanowi 15-20% czerniaków akralnych. Najczęściej występuje na paznokciach palca dużego stopy i kciuka, choć może pojawić się na każdym paznokciu.
Typowe lokalizacje czerniaków podpaznokciowych:
- Paznokieć palca dużego stopy - najczęstsza lokalizacja (35%)
- Kciuk - druga co do częstości (30%)
- Pozostałe palce występują rzadziej
Charakterystyka wizualna czerniaka podpaznokciowego obejmuje ciemny pasek (banda) biegnący wzdłuż paznokcia. Szerokość paska przekracza zazwyczaj 3mm - im szerszy pasek, tym większe ryzyko złośliwości. Pasek ma niejednorodny kolor z różnymi odcieniami brązu i czerni oraz nieregularne, rozmyte brzegi. Ważne jest, że pasek nie jest związany z urazem i nie występuje na wszystkich paznokciach jednocześnie (melanonychia liniowa).
Kluczowym objawem diagnostycznym jest objaw Hutchinsona. Jest to rozprzestrzenienie się pigmentacji na skórę okołopaznokciową - napletek i wały boczne paznokcia. Objaw Hutchinsona występuje w około 30-60% przypadków czerniaka podpaznokciowego i jest silnym wskaźnikiem złośliwości, choć nie jest on patognomoniczny - istnieje również "pseudo-objaw Hutchinsona" występujący w grzybicy, melanonychii rasowej czy toczniu rumieniowatym. Każdy przypadek objawu Hutchinsona wymaga natychmiastowej konsultacji dermatologicznej i często biopsji.
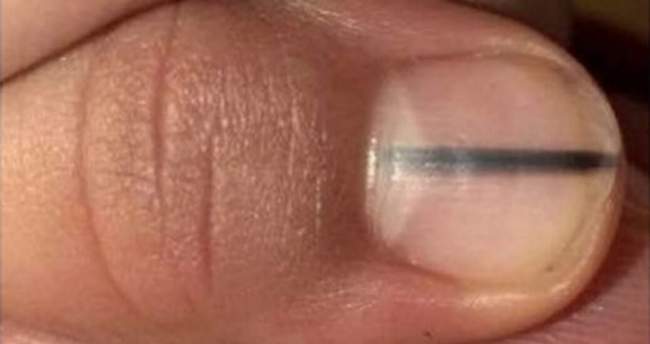 Czerniak podpaznokciowy - ciemny pasek pod paznokciem
Czerniak podpaznokciowy - ciemny pasek pod paznokciem
Czerniak podpaznokciowy jest często mylony z krwiakiem podpaznokciowym po urazie lub grzybicą paznokcia, co opóźnia diagnozę o miesiące, a nawet lata.
Zobacz również:
Czerniak akralny a inne typy czerniaka – kluczowe różnice
Czerniak akralny różni się od innych typów czerniaka nie tylko lokalizacją, ale również etiologią, epidemiologią i rokowaniem. Typy czerniaka różnią się między sobą wieloma cechami, które warto znać.
Porównanie czerniaka akralnego z innymi typami przedstawia się następująco:
Lokalizacja:
- ALM - stopy, dłonie, paznokcie
- SSM (powierzchownie rozrastający się) - tułów, kończyny
- Czerniak guzkowy - może występować wszędzie
- Lentigo maligna - twarz u osób starszych
Częstość występowania:
- ALM - 5-10% u rasy białej
- SSM - 70% wszystkich czerniaków
- Czerniak guzkowy - 15%
- Lentigo maligna - 10%
Zależność od promieniowania UV:
- ALM - NIE (występuje w miejscach chronionych)
- SSM - TAK (silny związek z ekspozycją)
- Czerniak guzkowy - TAK
- Lentigo maligna - TAK (przewlekła ekspozycja)
Średni wiek zachorowania:
- ALM - 60-65 lat
- SSM - 40-50 lat
- Czerniak guzkowy - 50-60 lat
- Lentigo maligna - 65-75 lat
Rokowanie:
- ALM - gorsze (średnia grubość Breslow 2.5-4.5mm przy diagnozie, stadium II-III)
- SSM - lepsze (średnie Breslow 1-2mm, stadium I)
- Czerniak guzkowy - złe (szybki wzrost pionowy)
- Lentigo maligna - dobre (długi okres wzrostu poziomego)
Wzorzec wzrostu:
- ALM - lentiginous, wzdłuż warstwy podstawnej naskórka
- SSM - początkowo poziomy, następnie pionowy
- Czerniak guzkowy - od razu wzrost pionowy
- Lentigo maligna - bardzo długi okres wzrostu poziomego
Czerniak akralny ma gorsze rokowanie głównie z powodu późniejszego wykrycia. Trudna lokalizacja do samobadania sprawia, że pacjenci zgłaszają się do lekarza z większą grubością Breslowa. Często mylony z innymi zmianami takimi jak brodawki czy odciski, ALM pozostaje nierozpoznany przez długi czas. Dodatkowo, w przeciwieństwie do SSM, nie ma jasnego czynnika ryzyka jak ekspozycja na UV, co utrudnia identyfikację grup ryzyka.
Czerniak akralny to jedyny typ, który nie jest związany z ekspozycją na słońce. Jego przyczyny pozostają nieznane, choć podejrzewa się rolę urazów mechanicznych i predyspozycji genetycznych. Zasada ABCDE działa również dla ALM, ale wymaga pewnych modyfikacji, które omówimy w kolejnej sekcji.
Zasada ABCDE dla czerniaka akralnego – modyfikacje
Zasada ABCDE jest uniwersalnym narzędziem oceny znamion, ale w przypadku lokalizacji akralnych wymaga modyfikacji i dodatkowych kryteriów specyficznych dla tej lokalizacji.
Klasyczna zasada ABCDE w kontekście czerniaka akralnego:
A - Asymetria: czerniak akralny jest często asymetryczny, ale młode znamiona na stopach również mogą być asymetryczne z powodu mechanicznego nacisku.
B - Brzegi: postrzępione, nieregularne, rozmyte brzegi są bardzo istotnym objawem w ALM i stanowią ważny sygnał ostrzegawczy.
C - Barwa (Color): wielobarwność z odcieniami brązu, czerni i różu jest kluczowym elementem diagnostycznym.
D - Średnica (Diameter): zazwyczaj przekracza 6mm, ale ALM może być początkowo mniejszy.
E - Ewolucja: to NAJWAŻNIEJSZE kryterium dla czerniaka akralnego - zmiana wyglądu w czasie jest najsilniejszym predyktorem złośliwości.
Dodatkowe kryteria specyficzne dla czerniaka akralnego:
- Pasek pod paznokciem szerszy niż 3mm - im szerszy, tym większe ryzyko
- Objaw Hutchinsona - pigmentacja skóry okołopaznokciowej
- Zmiana nie związana z urazem - brak historii uderzenia czy przygniecenia
- Zmiana na jednym paznokciu - melanonychia liniowa na wielu paznokciach rzadko jest czerniakiem
- Niesymetryczny wzór w dermatoskopii - równoległy wzór na grzbiecie dla ALM na stopie
Równoległy wzór na grzbiecie (parallel ridge pattern) w badaniu dermatoskopowym jest typowy dla czerniaka akralnego na podeszwie. W tym wzorze pigmentacja jest widoczna na grzbiecie listewek skórnych, a nie w bruzdach między nimi. W łagodnych znamieniach pigmentacja występuje w bruzdach (parallel furrow pattern). Wartość diagnostyczna tego wzoru jest bardzo wysoka - według badań dermatoskopowych czułość wynosi około 86%, a swoistość około 99%. Należy jednak pamiętać, że niektóre czerniaki akralne NIE wykazują tego wzoru - jego brak nie wyklucza czerniaka. Wzór ten wymaga oceny dermatoskopowej i nie jest widoczny gołym okiem.
Praktyczne rady do samobadania znamion w lokalizacjach akralnych:
- Regularnie oglądaj podeszwy stóp używając lustra
- Zwracaj szczególną uwagę na nowe plamy pojawiające się po 30. roku życia
- Monitoruj paski pod paznokciami robiąc zdjęcia co 3 miesiące
- Każda zmiana w lokalizacji akralnej wymaga konsultacji dermatologicznej
- Poproś bliską osobę o pomoc w oglądaniu trudno dostępnych miejsc
Dermatoskopia jest niezbędna do oceny wzoru równoległego. Samobadanie może wzbudzić podejrzenie, ale nigdy nie zastąpi badania profesjonalnego wykonywanego przez doświadczonego dermatologa.
Zobacz również:
Czerniak akralny – rokowania i czynniki prognostyczne
Rokowanie w czerniaku akralnym zależy przede wszystkim od stadium zaawansowania w momencie rozpoznania. Im wcześniejsze wykrycie, tym lepsze szanse na całkowite wyleczenie.
Statystyki przeżycia 5-letniego w czerniaku akralnym według stadium (na podstawie AJCC 8th edition i danych SEER):
- Stadium 0 (in-situ): >99% - nowotwór ograniczony tylko do naskórka
- Stadium I: 90-95% - grubość Breslowa <2mm, bez przerzutów do węzłów chłonnych
- Stadium II: 60-80% - grubość Breslowa >2mm, bez przerzutów (IIA: 80%, IIB: 70%, IIC: 60%)
- Stadium III: 40-65% - przerzuty do węzłów chłonnych (IIIA: 78%, IIIB: 59%, IIIC: 40%, IIID: 24%)
- Stadium IV: 15-25% - przerzuty odległe
Średnia grubość Breslowa przy diagnozie ALM wynosi 2.5-4.5mm, co odpowiada stadium IIB-III. Dla porównania, średnia grubość przy diagnozie czerniaka powierzchownie rozrastającego się (SSM) to 1.5-2.5mm, czyli stadium IB-IIA. Ta różnica przekłada się bezpośrednio na rokowanie: 5-letnie przeżycie w stadium III dla ALM wynosi 47.5%, podczas gdy dla SSM jest to 56.7%.
Najważniejsze czynniki prognostyczne w czerniaku akralnym:
- Grubość Breslowa - najważniejszy pojedynczy czynnik prognostyczny
- Owrzodzenie (ulceracja) - jego obecność znacząco pogarsza rokowanie
- Indeks mitotyczny - liczba mitoz na mm² (powyżej 2/mm² wskazuje na gorsze rokowanie)
- Lokalizacja - czerniak podpaznokciowy ma gorsze rokowanie niż na stopie czy dłoni
- Stadium przy diagnozie - ma kluczowe znaczenie dla całkowitego przeżycia
Ogólne 5-letnie przeżycie w czerniaku akralnym dla wszystkich stadiów wynosi około 60-65%, podczas gdy średnia dla wszystkich typów czerniaków to 75-80%. Ta różnica wynika głównie z późniejszego wykrycia, większej grubości Breslowa przy diagnozie oraz trudnej lokalizacji do samobadania.
Każdy miesiąc opóźnienia diagnostyki to potencjalnie wyższe stadium i gorsze rokowanie. Prędkość wzrostu pionowego czerniaka jest bardzo zmienna i indywidualna, ale każde opóźnienie zwiększa ryzyko progresji do wyższego stadium. Przy wczesnym wykryciu w stadium 0-I czerniak akralny ma jednak bardzo dobre rokowanie - ponad 90% pacjentów żyje dłużej niż 5 lat, co podkreśla ogromne znaczenie regularnych badań dermatoskopowych.
Leczenie czerniaka akralnego
Podstawowym leczeniem czerniaka akralnego jest chirurgiczne wycięcie zmiany z odpowiednim marginesem bezpiecznym. Dalsze postępowanie zależy od stadium zaawansowania nowotworu.
Metody leczenia według stadiów:
- Stadium 0 (in-situ): wycięcie z marginesem 5mm
- Stadium I-II: wycięcie z marginesem 1-2cm plus biopsja węzła wartowniczego (SLNB) w stadium IB-II
- Stadium III: wycięcie, limfadenektomia oraz terapia adiuwantowa (immunoterapia lub terapie celowane)
- Stadium IV: terapie systemowe obejmujące immunoterapię, terapie celowane lub chemioterapię
Specyfika leczenia chirurgicznego w lokalizacjach akralnych wymaga szczególnego podejścia. W przypadku stopy czy dłoni wycięcie często wymaga przeszczepu skóry dla zachowania funkcji kończyny. Przy czerniaku podpaznokciowym często konieczna jest amputacja paliczka dystalnego, szczególnie przy głębokiej inwazji. Celem jest zawsze wyleczenie z maksymalnym zachowaniem funkcji.
Nowoczesne terapie w leczeniu czerniaka obejmują:
- Immunoterapia - przeciwciała anty-PD-1 (pembrolizumab, nivolumab) stanowią standard w stadium III-IV
- Terapie celowane - inhibitory BRAF/MEK u pacjentów z mutacją BRAF V600
- Terapia adiuwantowa - zmniejsza ryzyko wznowy o 40-50% w stadium III
Biopsja węzła wartowniczego (SLNB) pozwala dokładnie określić stadium zaawansowania i potrzebę terapii adiuwantowej. Jest ona standardem postępowania w stadium IB-II przy grubości Breslowa przekraczającej 0.8mm.
Po zakończeniu leczenia wymagana jest regularna obserwacja onkologiczna przez minimum 10 lat z badaniami kontrolnymi co 3-6 miesięcy w pierwszych latach, a następnie co rok. Obserwacja obejmuje badanie fizykalne, dermatoskopię oraz w razie potrzeby badania obrazowe.
Kiedy zgłosić się do dermatologa? Sygnały ostrzegawcze
Każda zmiana skórna w lokalizacji akralnej, która wzbudza niepokój, powinna być konsultowana przez dermatologa. Oto najważniejsze sygnały alarmowe wymagające pilnej wizyty:
- Nowa ciemna plama na stopie, dłoni lub pod paznokciem pojawiająca się po 30. roku życia
- Zmiana koloru istniejącego znamienia - ciemnienie, pojawianie się nowych plamek
- Pasek pod paznokciem szerszy niż 3mm szczególnie o niejednorodnej barwie
- Objaw Hutchinsona - pigmentacja skóry wokół paznokcia
- Asymetryczna zmiana na stopie lub dłoni z wyraźną różnicą między połowami
- Nieregularne brzegi znamienia - postrzępione, rozmyte, nierówne
- Wielobarwność - różne odcienie brązu, czerni, czasem czerwieni czy różu
- Zmiana nie związana z urazem - brak historii uderzenia czy przygniecenia
- Powiększanie się zmiany zauważalne w ciągu 3-6 miesięcy
- Zmiana tylko na jednym paznokciu - pojedyncza melanonychia liniowa
- "Brodawka" lub "odcisk" który nie goi się przez wiele miesięcy mimo leczenia
- Krwawienie lub owrzodzenie w lokalizacji akralnej bez wyraźnej przyczyny
Czerniak akralny jest często diagnozowany późno właśnie dlatego, że pacjenci czekają na pojawienie się bólu lub swędzenia. Te objawy występują jednak rzadko w stadium wczesnym - nowotwór rozwija się bezobjawowo przez długi czas.
Praktyczna rada: zrób zdjęcie każdej podejrzanej zmiany smartfonem i obserwuj ją przez 3 miesiące. Każda zmiana wyglądu, wielkości czy koloru to bezwzględne wskazanie do wizyty u dermatologa. Dokumentacja fotograficzna pomoże lekarzowi ocenić dynamikę zmian.
Pamiętaj - lepsza jedna wizyta za dużo niż jedna za mało. Wczesne wykrycie czerniaka akralnego dosłownie ratuje życie, zwiększając szanse na całkowite wyleczenie z kilkunastu do ponad 90 procent.
Zobacz również:
Najczęściej zadawane pytania
Czym różni się czerniak akralny od zwykłego czerniaka?
Czerniak akralny występuje wyłącznie na stopach, dłoniach i pod paznokciami - w miejscach określanych jako części akralne ciała. W przeciwieństwie do innych typów czerniaka, ALM nie jest związany z ekspozycją na promieniowanie słoneczne i występuje z podobną częstością u wszystkich ras. Charakteryzuje się wzorcem wzrostu lentiginous, czyli rozprzestrzenianiem się komórek nowotworowych wzdłuż warstwy podstawnej naskórka. To jedyny typ czerniaka, którego mechanizm powstawania pozostaje niewyjaśniony.
Czy czerniak akralny jest groźny? Jakie są rokowania?
Rokowanie w czerniaku akralnym silnie zależy od stadium zaawansowania w momencie diagnozy. W stadium 0-I przeżycie 5-letnie wynosi ponad 90%, co daje bardzo dobre szanse na całkowite wyleczenie. Niestety, w stadium IV przeżycie spada poniżej 25%. Czerniak akralny ma gorsze rokowanie niż inne typy głównie z powodu późniejszej diagnozy - średnia grubość Breslowa przy wykryciu to 3-4mm, co odpowiada stadium II-III. Wczesne wykrycie jest absolutnie kluczowe dla pomyślnego leczenia.
Jak wygląda czerniak na stopie?
Czerniak na stopie to najczęściej nieregularna, asymetryczna plama brązowo-czarna zlokalizowana na podeszwie, pięcie lub między palcami. Charakteryzuje się niejednorodną barwą z różnymi odcieniami brązu, czerni, czasem różu. Ma postrzępione, nieregularne brzegi i średnicę zazwyczaj przekraczającą 6mm. Może przypominać brodawkę lub odcisk, co często prowadzi do błędnej diagnozy. W badaniu dermatoskopowym wykazuje charakterystyczny równoległy wzór na grzbiecie (parallel ridge pattern), który jest silnym wskaźnikiem złośliwości.
Co to jest objaw Hutchinsona w czerniaku podpaznokciowym?
Objaw Hutchinsona to rozprzestrzenienie się pigmentacji poza płytkę paznokciową na skórę okołopaznokciową - napletek i wały boczne paznokcia. Jest to silny wskaźnik czerniaka podpaznokciowego, który wymaga natychmiastowej konsultacji dermatologicznej. Obecność objawu Hutchinsona znacznie zwiększa prawdopodobieństwo złośliwości zmiany, choć należy pamiętać o istnieniu pseudo-objawu Hutchinsona występującego w stanach nienowotworowych.
Czy pasek pod paznokciem to zawsze czerniak?
Nie, ciemny pasek pod paznokciem (melanonychia liniowa) może mieć wiele przyczyn nienowotworowych: urazy, infekcje grzybicze, działanie niektórych leków, łagodne znamiona czy melanonychię rasową. Jednak pasek szerszy niż 3mm, o niejednolitej barwie, z nieregularnymi brzegami, szczególnie jeśli towarzyszy mu objaw Hutchinsona, wymaga pilnego wykluczenia czerniaka podpaznokciowego. Kluczowa jest konsultacja dermatologiczna z wykonaniem dermatoskopii, a w razie wątpliwości - biopsji.
Czy zasada ABCDE działa dla czerniaka akralnego?
Tak, zasada ABCDE jest przydatna w ocenie czerniaka akralnego, ale wymaga pewnych modyfikacji. Najważniejsze kryterium to E - ewolucja, czyli zmiana wyglądu znamienia w czasie. Dodatkowo dla ALM istotne są specyficzne kryteria: pasek pod paznokciem szerszy niż 3mm, objaw Hutchinsona, równoległy wzór na grzbiecie w dermatoskopii oraz lokalizacja zmiany tylko na jednym paznokciu. Samobadanie według zasady ABCDE jest pomocne, ale profesjonalna dermatoskopia pozostaje niezbędna dla właściwej oceny.
Jak często badać znamiona na stopach i dłoniach?
Osoby z czynnikami ryzyka - liczne znamiona, czerniak w rodzinie, wiek powyżej 50 lat - powinny samodzielnie badać stopy i dłonie co miesiąc oraz wykonywać profesjonalną dermatoskopię co 6-12 miesięcy. Osoby bez czynników ryzyka mogą przeprowadzać samobadanie co 3 miesiące, a dermatoskopię wykonywać raz na 2-3 lata. Każda nowa lub zmieniająca się zmiana w lokalizacji akralnej wymaga natychmiastowej konsultacji dermatologicznej, niezależnie od harmonogramu rutynowych badań.
Czy czerniak akralny boli lub swędzi?
W stadium wczesnym czerniak akralny najczęściej NIE powoduje żadnych objawów odczuwalnych - nie boli, nie swędzi, nie przeszkadza. To właśnie brak objawów sprawia, że jest tak niebezpieczny. Objawy takie jak ból, swędzenie czy krwawienie pojawiają się dopiero w stadium zaawansowanym, często gdy dochodzi już do owrzodzenia. Dlatego absolutnie nie można czekać na pojawienie się dolegliwości - ważna jest obserwacja zmian wizualnych i regularne badania dermatoskopowe.
Zobacz również
- Czerniak – główna strona
- Jak wygląda czerniak
- Czerniak guzkowy