Włókniak, keratoza – łagodne zmiany skóry [Atlas 2025]
Zauważyłeś małą kulkę na szyi lub brązową plamkę na twarzy? Czy to coś groźnego? Większość zmian skórnych to łagodne zmiany – włókniaki, brodawki, rogowacenia – które nie stanowią zagrożenia dla zdrowia. Jednak jedna z nich – rogowacenie słoneczne – MUSI być leczone, bo jest stanem przedrakowym.
W tym artykule znajdziesz atlas najczęstszych łagodnych zmian skórnych wraz z dokładnymi opisami i wytycznymi, kiedy wystarczy obserwacja, a kiedy trzeba działać. Dowiesz się również, dlaczego niektóre zmiany można usunąć wyłącznie dla poprawy estetyki, a inne wymagają obowiązkowego leczenia onkologicznego. Poznasz kluczowe różnice między łagodnymi zmianami a nowotworami skóry, które pomogą Ci zachować spokój, ale też nie przeoczyć sygnałów ostrzegawczych.
Czym są łagodne zmiany skórne?
Łagodne zmiany skórne to zmiany, które nie są rakiem i nie mają tendencji do zezłośliwienia – z jednym istotnym wyjątkiem: rogowaceniem słonecznym. W przeciwieństwie do nowotworów złośliwych, łagodne zmiany rosną powoli lub wcale, mają stabilny wygląd przez lata i nie niszczą otaczających tkanek. Można je podzielić na kilka głównych kategorii:
- Włókniakowe: włókniak miękki (skin tag), włókniak twardy (dermatofibroma)
- Nabłonkowe: brodawki łojotokowe, brodawki nitkowate, milia (prosaki)
- Naczyniowe: cherry angioma (naczyniaki krwionośne)
- Rogowaceniowe: rogowacenie słoneczne (actinic keratosis) – UWAGA: to stan przedrakowy!
Według American Academy of Dermatology, ponad 90% wszystkich zmian skórnych to zmiany łagodne, które nie zagrażają zdrowiu. To uspokajająca statystyka, która powinna zmniejszyć niepokój większości osób zauważających nowe zmiany na skórze. Należy jednak pamiętać, że rogowacenie słoneczne, choć często klasyfikowane jako zmiana łagodna, jest w rzeczywistości stanem przedrakowym. Może ono przekształcić się w raka płaskonabłonkowego (SCC), dlatego zawsze wymaga leczenia. Przyjrzyjmy się teraz poszczególnym typom zmian, abyś mógł je łatwo rozpoznać.
Atlas łagodnych zmian skórnych – zdjęcia i charakterystyka
Poniżej znajdziesz atlas zdjęć najczęstszych łagodnych zmian skórnych wraz z opisem ich wyglądu, typowych lokalizacji i wieku występowania. Każda zmiana ma swoje charakterystyczne cechy, które pomogą Ci w identyfikacji, choć ostateczną diagnozę zawsze powinien postawić lekarz.
Włókniak miękki (fibroma molle)
Włókniak miękki, znany również jako fibroma molle, skin tag czy acrochordon, to jedna z najczęstszych łagodnych zmian skórnych. Wyglądają jak małe, miękkie, woreczkowate wyrostki skórne o wielkości 1-5 mm, zwykle w kolorze cielistym lub lekko ciemniejszym od otaczającej skóry. Charakterystycznie zwisają na cienkiej "szypułce", co odróżnia je od innych zmian.
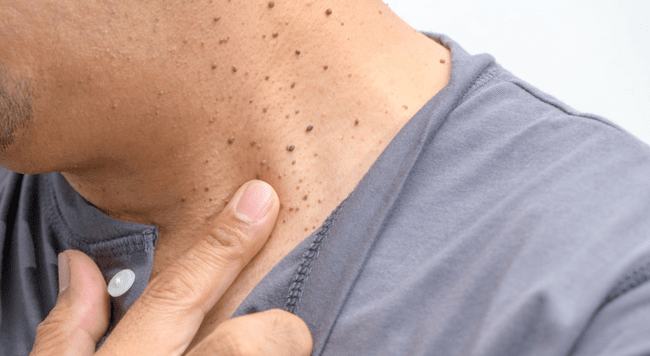 Włókniaki miękkie na szyi - małe woreczkowate wyrostki skórne zwisające na szypułkach
Włókniaki miękkie na szyi - małe woreczkowate wyrostki skórne zwisające na szypułkach
Włókniaki miękkie najczęściej pojawiają się na szyi, w pachach, fałdach skórnych, na powiekach i w pachwinach – czyli w miejscach narażonych na tarcie skóry. Zwykle występują u osób po 30. roku życia, częściej u osób z nadwagą, cukrzycą lub u kobiet w ciąży. Według AAD, około 50-60% dorosłych ma przynajmniej jeden włókniak miękki. Nie ma ryzyka zezłośliwienia tych zmian. Usuwanie jest wskazane tylko z powodów estetycznych lub gdy włókniak ulega podrażnieniu przez kołnierzyk, biustonosz czy biżuterię.
Włókniak twardy (dermatofibroma)
Włókniak twardy, medycznie nazywany dermatofibroma lub histiocytoma, to twardy guzek pod skórą o wielkości 5-10 mm. Ma charakterystyczny brązowy lub różowo-brązowy kolor i jest lekko wypukły. Najważniejszą cechą diagnostyczną jest "objaw dymplowania" – po ściśnięciu zmiany z boków, w jej centrum pojawia się charakterystyczne wklęśnięcie.
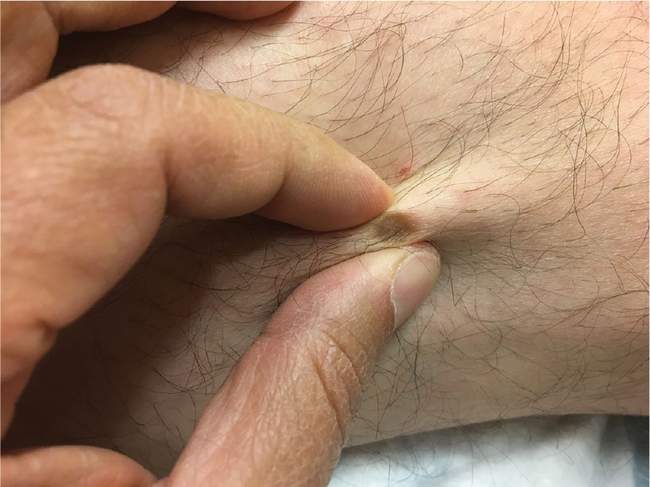 Włókniak twardy (dermatofibroma) - twardy brązowy guzek z charakterystycznym objawem dymplowania
Włókniak twardy (dermatofibroma) - twardy brązowy guzek z charakterystycznym objawem dymplowania
Włókniaki twarde występują zwykle na nogach, szczególnie w okolicy goleni, oraz na ramionach – w miejscach narażonych na drobne urazy. Pojawiają się najczęściej u osób dorosłych w wieku 20-50 lat, częściej u kobiet. Często rozwijają się po drobnych urazach skóry lub ukąszeniach owadów. Podobnie jak włókniaki miękkie, nie mają ryzyka zezłośliwienia. Usuwanie jest wskazane tylko z powodów estetycznych lub gdy zmiana szybko rośnie. Warto pamiętać, że dermatofibroma można czasem pomylić z czerniakiem guzkowym – przy wątpliwościach zawsze należy wykonać dermatoskopię!
Rogowacenie słoneczne (actinic keratosis) – STAN PRZEDRAKOWY!
⚠️ UWAGA: Rogowacenie słoneczne to stan przedrakowy, który WYMAGA leczenia!
Rogowacenie słoneczne, znane jako actinic keratosis, keratosis solaris czy solar keratosis, wygląda jak szorstka, sucha plama lub grudka o wielkości 3-10 mm. Ma różowy lub czerwonawy kolor, czasem pokryty żółtawymi łuskami. W dotyku przypomina papier ścierny – ta charakterystyczna szorstkość jest kluczowa dla rozpoznania.
Rogowacenie słoneczne występuje na skórze chroniczne eksponowanej na słońce: twarzy (czoło, nos, policzki), głowie (łysiejące obszary), uszach, grzbiecie dłoni i przedramionach. Rozwija się zwykle u osób po 50. roku życia, szczególnie z fototypem I-II (jasna skóra). Według danych epidemiologicznych, 40-50% osób powyżej 60 lat w Europie ma przynajmniej jedno rogowacenie słoneczne. To stan przedrakowy z ryzykiem transformacji w nowotwór! Ryzyko przejścia w raka płaskonabłonkowego (SCC) wynosi około 0.6% rocznie dla pojedynczego rogowacenia według aktualnych badań kohortowych. U pacjentów z wieloma zmianami ryzyko kumulacyjne w ciągu życia wynosi 6-10%. Leczenie jest OBOWIĄZKOWE i obejmuje: krioterapię (zamrażanie ciekłym azotem), imiquimod (krem immunomodulujący), 5-fluorouracyl (krem chemioterapeutyczny) lub terapię fotodynamiczną (PDT).
Brodawki łojotokowe (seborrheic keratosis)
Brodawki łojotokowe, medycznie seborrheic keratosis czy potocznie "brodawki starcze", to brązowe, woskowe zmiany o wielkości 5-20 mm. Mają charakterystyczny wygląd – wyglądają jakby były "naklejone" na skórę. Powierzchnia jest szorstka, czasem brodawkowata, z widocznymi zatyczkami rogowymi.
 Brodawka łojotokowa - brązowa woskowa zmiana naklejona na skórę
Brodawka łojotokowa - brązowa woskowa zmiana naklejona na skórę
Brodawki łojotokowe występują na twarzy, tułowiu, plecach i ramionach – praktycznie wszędzie oprócz dłoni i stóp. Pojawiają się zwykle po 50. roku życia, stąd popularna nazwa "brodawki starcze", choć mogą wystąpić wcześniej. Są bardzo powszechne – prawie wszyscy po 60. roku życia mają przynajmniej jedną brodawkę łojotokową. Zazwyczaj nie stanowią ryzyka zezłośliwienia. Ważne: nagłe pojawienie się wielu brodawek łojotokowych (objaw Leser-Trélat) może być objawem paraneoplastycznym i wymaga konsultacji onkologicznej. Usuwanie jest wskazane dla estetyki, gdy zmiana ulega podrażnieniu lub budzi wątpliwości diagnostyczne. Metodami usuwania są laser CO2, krioterapia lub elektrokoagulacja.
Brodawki nitkowate (fibroepithelial polyp)
Brodawki nitkowate, znane jako fibroepithelial polyp lub polipy skórne, to bardzo cienkie, nitkowate wyrostki skórne o długości 1-3 mm. Mają kolor cielisty i zwisają na bardzo cienkiej podstawie, co nadaje im charakterystyczny nitkowaty wygląd.
Lokalizują się głównie na szyi, twarzy (szczególnie na powiekach) i w pachach. Występują u dorosłych, częściej po 40. roku życia. Są powszechne i często mylone z włókniakami miękkimi ze względu na podobny wygląd. Nie mają ryzyka zezłośliwienia i są usuwane głównie z powodów estetycznych lub gdy ulegają podrażnieniu podczas golenia czy nakładania makijażu.
Milia (prosaki)
Milia, zwane prosakami lub cystami keratynowymi, to bardzo małe (1-2 mm) białe lub żółtawe kuleczki, twarde w dotyku. Znajdują się tuż pod powierzchnią skóry i są wypełnione keratyną – białkiem budującym naskórek.
Milia występują głównie na twarzy, szczególnie wokół oczu, na policzkach i nosie. U noworodków (milia pierwotne) pojawiają się bardzo często – u 40-50% niemowląt – i samoistnie ustępują. U dorosłych (milia wtórne) mogą powstać po urazach skóry lub oparzeniach słonecznych. Nie ma ryzyka zezłośliwienia. Usuwanie jest wykonywane wyłącznie z powodów estetycznych metodą ekstrakcji lub laserem.
Cherry angioma (naczyniaki krwionośne)
Cherry angioma, czyli naczyniaki krwionośne, naczyniaki wiśniowe lub Campbell de Morgan spots, to małe (1-5 mm) jaskrawo czerwone kropki lub guzki. Są gładkie, lekko wypukłe i mają charakterystyczny intensywnie czerwony kolor, który nie blednie po naciśnięciu (test blanchingu negatywny).
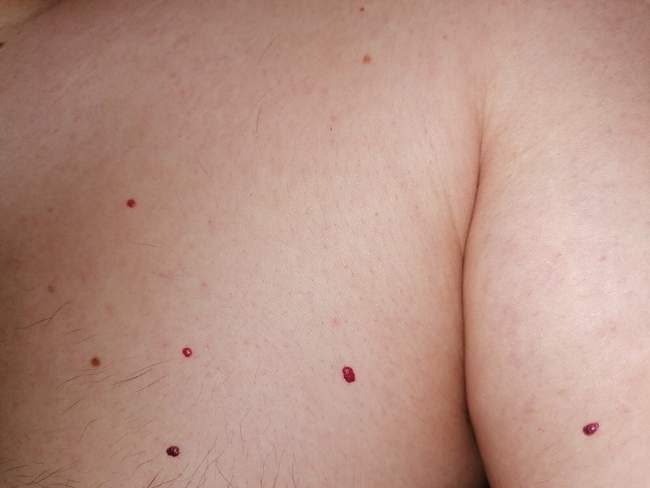 Naczyniaki krwionośne (cherry angioma) - małe czerwone wypukłości na tułowiu
Naczyniaki krwionośne (cherry angioma) - małe czerwone wypukłości na tułowiu
Naczyniaki krwionośne występują głównie na tułowiu i ramionach, czasem na twarzy. Pojawiają się u dorosłych, zwykle po 30. roku życia, a ich liczba zwiększa się z wiekiem. Są bardzo powszechne – około 75% osób powyżej 75 lat ma cherry angioma. Nie mają ryzyka zezłośliwienia. Usuwanie jest wskazane tylko z powodów estetycznych (laser naczyniowy) lub gdy naczyniak często krwawi po urazie.
Tabela różnicująca – jak odróżnić łagodne zmiany?
Poniższa tabela pomoże Ci szybko porównać najważniejsze cechy poszczególnych łagodnych zmian skórnych. Zwróć szczególną uwagę na rogowacenie słoneczne – to jedyna zmiana w zestawieniu, która wymaga obowiązkowego leczenia.
| Zmiana | Wygląd | Tempo wzrostu | Ryzyko zezłośliwienia | Leczenie |
|---|---|---|---|---|
| Włókniak miękki | Woreczkowaty, cielisty | Powolny | Brak | Laser, elektrokoagulacja (estetyka) |
| Włókniak twardy | Twardy guzek, brązowy | Powolny | Brak | Chirurgia, laser (estetyka) |
| Rogowacenie słoneczne | Szorstka, czerwona plama | Powolny | WYSOKIE → SCC | Krioterapia, imiquimod, PDT (OBOWIĄZKOWE) |
| Brodawki łojotokowe | Brązowe, woskowe, "naklejone" | Powolny | Brak | Laser, krioterapia (estetyka) |
| Brodawki nitkowate | Cienkie, nitkowate | Powolny | Brak | Elektrokoagulacja (estetyka) |
| Milia | Białe kuleczki | Stabilny | Brak | Ekstrakcja, laser (estetyka) |
| Cherry angioma | Czerwone kropki | Powolny | Brak | Laser naczyniowy (estetyka) |
Jak widzisz, tylko rogowacenie słoneczne wymaga obowiązkowego leczenia – pozostałe zmiany można usuwać dla estetyki lub pozostawić bez leczenia. Ta różnica jest kluczowa dla Twojego zdrowia.
Kiedy usuwać łagodne zmiany skórne? Estetyka vs onkologia
Decyzja o usuwaniu łagodnych zmian skórnych zależy od dwóch głównych czynników: estetyki i onkologii. To fundamentalna różnica, którą musisz zrozumieć – niektóre zmiany usuwamy, bo chcemy lepiej wyglądać, a inne musimy usunąć, bo zagrażają zdrowiu.
Usuwanie dla estetyki – pacjent decyduje
Większość łagodnych zmian – włókniaki, brodawki łojotokowe, cherry angioma, milia, brodawki nitkowate – nie wymaga leczenia medycznego. Są całkowicie nieszkodliwe i nie przekształcą się w nowotwór. To oznacza, że decyzja o ich usunięciu jest wyłącznie Twoja.
Pacjenci najczęściej decydują się na usuwanie, gdy zmiany znajdują się w widocznych miejscach na twarzy czy szyi, są duże, liczne lub zwisające, co powoduje dyskomfort estetyczny. Zmiany w miejscach eksponowanych, takich jak dekolt czy ręce, również często są usuwane z powodów kosmetycznych. Na przykład, włókniaki miękkie na szyi czy brodawki łojotokowe na twarzy często usuwamy dla poprawy wyglądu, nie z powodów medycznych.
Usuwanie łagodnych zmian skórnych wykonujemy metodą laserową lub chirurgiczną. Jeśli rozważasz usunięcie zmiany dla estetyki – umów konsultację dermatologiczną, podczas której lekarz dobierze najlepszą metodę dla Twojej zmiany.
Usuwanie dla onkologii – lekarz wymaga
Rogowacenie słoneczne (actinic keratosis) MUSI być leczone – to stan przedrakowy!
W przeciwieństwie do zmian kosmetycznych, rogowacenie słoneczne nie jest kwestią wyboru. Ryzyko transformacji w raka płaskonabłonkowego (SCC) wynosi średnio 0.025-0.3% rocznie dla pojedynczej zmiany (wg badań kohortowych), ale ryzyko kumulacyjne u pacjentów z wieloma zmianami sięga 6-10% w ciągu życia. Według aktualnych wytycznych dermatologicznych, wszystkie rogowacenia słoneczne powinny być leczone, niezależnie od preferencji pacjenta.
Metody leczenia rogowacenia słonecznego obejmują krioterapię (zamrażanie ciekłym azotem) jako metodę pierwszego wyboru, imiquimod (krem immunomodulujący) dla wielu rogowaceń, 5-fluorouracyl (krem chemioterapeutyczny) oraz terapię fotodynamiczną (PDT) dla rozległych obszarów. To nie jest kwestia estetyki, ale profilaktyki raka skóry – dlatego leczenie jest obowiązkowe.
Usuwanie dla komfortu – podrażnienie mechaniczne
Niektóre łagodne zmiany, choć nieszkodliwe, znajdują się w miejscach narażonych na ciągłe tarcie. Włókniaki na szyi mogą być drażnione przez kołnierzyk, biustonosz czy łańcuszek. Włókniaki w pachach cierpią od tarcia ubrania i golenia. Brodawki nitkowate na powiekach przeszkadzają podczas nakładania makijażu.
Takie podrażnienie może prowadzić do krwawienia, bólu i zapalenia. Rozwiązaniem jest usunięcie zmiany metodą laserową, elektrokoagulacji lub chirurgiczną. Jeśli włókniak na szyi krwawi po każdym zapiętym kołnierzyku – warto go usunąć dla komfortu życia.
Zobacz również:
Dostępne metody usuwania łagodnych zmian skórnych
W zależności od typu zmiany, jej wielkości i lokalizacji, dermatolodzy stosują różne metody usuwania. Każda metoda ma swoje zalety i ograniczenia, dlatego wybór powinien być dostosowany do konkretnej zmiany i oczekiwań pacjenta.
Laser (CO2, Er:YAG) – metoda estetyczna
Laser CO2 lub Er:YAG odparowuje zmiany skórne warstwę po warstwie, minimalizując uszkodzenie otaczających tkanek. To metoda pierwszego wyboru dla zmian estetycznych.
Laser jest wskazany dla włókniaków miękkich, brodawek łojotokowych, brodawek nitkowatych, cherry angioma i milia. Jego zaletami są precyzja (minimalne uszkodzenie otaczających tkanek), dobry efekt estetyczny z minimalnymi bliznami, możliwość usunięcia wielu zmian w jednej sesji oraz krótki czas zabiegu. Wadami są wyższy koszt (zwykle zabieg prywatny) oraz brak materiału do badania histopatologicznego, ponieważ zmiana jest odparowywana.
Więcej o metodzie laserowej przeczytasz w artykule: Laserowe usuwanie brodawek łojotokowych.
Krioterapia – zamrażanie ciekłym azotem
Krioterapia polega na zamrażaniu zmiany ciekłym azotem w temperaturze -196°C, co powoduje zniszczenie komórek poprzez krystalizację wody wewnątrzkomórkowej.
To metoda pierwszego wyboru dla rogowacenia słonecznego! Stosowana jest także dla brodawek łojotokowych i brodawek wirusowych (kurzajek). Zaletami krioterapii są szybkość (kilka sekund na zmianę), niski koszt, dostępność w większości gabinetów dermatologicznych oraz wysoka skuteczność w leczeniu rogowacenia słonecznego. Wadami mogą być czasowe przebarwienia (hipopigmentacja lub hiperpigmentacja), konieczność powtórzenia zabiegu oraz brak materiału do badania histopatologicznego.
Krioterapia to standardowa metoda leczenia rogowacenia słonecznego według wytycznych PTD.
Chirurgia – wycięcie z badaniem histopatologicznym
Chirurgiczne wycięcie zmiany skórnej z wysłaniem materiału do badania histopatologicznego to złoty standard dla zmian podejrzanych.
Chirurgia jest wskazana dla włókniaków twardych, zmian podejrzanych o raka (różnicowanie z czerniakiem, BCC, SCC) oraz zmian szybko rosnących. Zaletami są możliwość badania histopatologicznego (pewna diagnoza), całkowite usunięcie zmiany oraz status złotego standardu dla zmian podejrzanych. Wadami są blizna pooperacyjna (zwykle 1-3 cm), konieczność założenia szwów (usuwanych po 7-14 dni) oraz dyskomfort związany ze znieczuleniem miejscowym.
Więcej o metodzie chirurgicznej przeczytasz w artykule: Chirurgiczne usuwanie znamion. Chirurgia to JEDYNA metoda pozwalająca na badanie histopatologiczne – niezbędne dla zmian podejrzanych!
Elektrokoagulacja – prąd elektryczny
Elektrokoagulacja wykorzystuje prąd elektryczny do "spalenia" zmiany skórnej. To szybka metoda szczególnie skuteczna dla małych zmian.
Wskazana jest głównie dla włókniaków miękkich i brodawek nitkowatych. Zaletami są bardzo krótki czas zabiegu (kilka sekund na zmianę), niski koszt oraz możliwość jednoczesnego usunięcia wielu zmian. Wadami są brak materiału do badania histopatologicznego, możliwość powstania drobnych blizn (zwłaszcza przy większych zmianach) oraz ograniczenie do małych zmian.
Elektrokoagulacja to świetna metoda dla wielu małych włókniaków miękkich na szyi – szybko i skutecznie usuwa wszystkie zmiany podczas jednej wizyty.
Kiedy PILNIE do lekarza? Sygnały alarmowe
Większość łagodnych zmian skórnych jest nieszkodliwa, ale są sytuacje, w których MUSISZ zgłosić się do dermatologa. Poznanie sygnałów alarmowych może uratować Twoje zdrowie, a nawet życie.
Najważniejsze sygnały ostrzegawcze to:
- Zmiana rośnie szybko – podwojenie wielkości w ciągu kilku miesięcy
- Zmiana krwawi spontanicznie lub po lekkim dotyku
- Owrzodzenie – rana na powierzchni zmiany, która nie goi się
- Zmiana swędzi, boli, piecze – nietypowe dla łagodnych zmian
- Asymetria i nieregularne brzegi – zgodnie z zasadą ABCDE
- Wielobarwność – czarny, brązowy, czerwony, niebieski w jednej zmianie
- Rogowacenie słoneczne – zawsze wymaga leczenia jako stan przedrakowy
Jeśli zauważysz niepokojące objawy, zastosuj zasadę ABCDE do oceny znamion i umów wizytę u dermatologa. W przypadku wątpliwości ZAWSZE lepiej zgłosić się do lekarza – dermatoskopia rozwieje wątpliwości w kilka minut. Regularne badanie dermatoskopowe lub wideodermatoskopia pozwala wykryć zmiany na wczesnym etapie, gdy są najłatwiejsze do wyleczenia.
Jak odróżnić łagodne zmiany od raka skóry?
Największy strach pacjentów: czy ta zmiana to rak? Oto kluczowe różnice między łagodnymi zmianami a nowotworami skóry. Znajomość tych różnic pomoże Ci zachować spokój, ale też nie przeoczyć prawdziwego zagrożenia.
Łagodne zmiany vs czerniak – kluczowe różnice
Czerniak to najgroźniejszy nowotwór skóry – jak go odróżnić od łagodnych zmian?
- Brodawki łojotokowe: Brązowe, woskowe, "przyklejone", stabilne przez lata
- Czerniak: Asymetryczny, nieregularne brzegi, wielobarwny (brąz, czarny, czerwony), rośnie szybko
- Włókniaki: Kuliste, cielisty/brązowy, miękkie lub twarde, NIE rosną szybko
- Czerniak: Często płaski na początku, zmienia się w ciągu miesięcy, ABCDE pozytywne
Czerniak wykryty wcześnie (stadium I) daje ponad 95% szans na 5-letnie przeżycie według ESMO 2024. Więcej o objawach czerniaka przeczytasz w artykule: Czerniak – objawy. Przy NAJMNIEJSZYCH wątpliwościach – wykonaj dermatoskopię!
Łagodne zmiany vs rak podstawnokomórkowy (BCC) – różnice
Rak podstawnokomórkowy (BCC) to najczęstszy rak skóry – jak go rozpoznać?
- Włókniaki, brodawki: Stabilne, bez owrzodzenia, bez perłowych brzegów
- BCC: Perłowy guzek z widocznymi naczyniami (teleangiektazje), często owrzodzenie w centrum, powolny wzrost
- BCC: Zwykle na twarzy (nos, czoło), u osób po 50. roku życia, historia słonecznych oparzeń
Jeśli "pryszcz" na nosie nie goi się przez kilka tygodni – to może być BCC, nie włókniak! Artykuł o raku podstawnokomórkowym jest w przygotowaniu i zostanie dodany w Q2 2025. BCC nie daje przerzutów, ale niszczy otaczające tkanki – wymaga leczenia!
Rogowacenie słoneczne vs rak płaskonabłonkowy (SCC)
Rogowacenie słoneczne to stan przedrakowy, który może przejść w raka płaskonabłonkowego (SCC).
- Rogowacenie słoneczne (AK): Płaskie lub lekko wypukłe, szorstkie, czerwone plamy z łuskami, bez owrzodzenia
- SCC (rak płaskonabłonkowy): Twardy guzek, często owrzodzenie, krwawienie, szybki wzrost
- Transformacja: Średnio 0.025-0.3% rogowaceń słonecznych przechodzi w SCC rocznie (wg badań populacyjnych), ryzyko kumulacyjne u pacjentów z wieloma AK wynosi 6-10% w ciągu życia
Dlatego WSZYSTKIE rogowacenia słoneczne muszą być leczone – to profilaktyka SCC! SCC występuje zwykle u osób po 60. roku życia, na skórze chroniczne eksponowanej na słońce (twarz, głowa, ręce). Więcej o leczeniu rogowacenia słonecznego znajdziesz w sekcjach powyżej.
Pamiętaj: TYLKO dermatoskopia i ewentualnie badanie histopatologiczne mogą jednoznacznie potwierdzić diagnozę!
Profilaktyka łagodnych zmian skórnych
Niektórych łagodnych zmian, takich jak włókniaki czy brodawki łojotokowe, nie da się zapobiec – są genetycznie uwarunkowane. Ale rogowaceniu słonecznemu TAK! I to jest najważniejsza informacja z tej sekcji.
Profilaktyka rogowacenia słonecznego jest kluczowa, ponieważ to jedyna zmiana w tym artykule, która stanowi realne zagrożenie. Stosuj filtry UV50+ codziennie – również w pochmurne dni i zimą. Unikaj słońca w godzinach 10-16, gdy promieniowanie UV jest najsilniejsze. Noś kapelusz z szerokim rondem oraz ubrania z filtrem UV. Regularnie kontroluj skórę u dermatologa, zwłaszcza po 50. roku życia. Jeśli masz fototyp I-II (jasna skóra, blond lub rude włosy), masz zwiększone ryzyko rozwoju rogowacenia słonecznego.
Profilaktyka włókniaków i brodawek jest ograniczona. Włókniaki miękkie częściej występują u osób z nadwagą i cukrzycą – kontrola masy ciała i poziomu cukru może pomóc ograniczyć ich powstawanie. Unikaj także nadmiernego drażnienia skóry przez tarcie czy urazy. Niestety, w przypadku brodawek łojotokowych i cherry angioma nie ma skutecznej profilaktyki – ich występowanie jest uwarunkowane genetycznie.
Według AAD, aż 80% rogowaceń słonecznych można zapobiec poprzez konsekwentne stosowanie filtrów UV. Więcej o profilaktyce nowotworów skóry przeczytasz w artykule: Czerniak – profilaktyka.
Najczęściej zadawane pytania
Czy włókniak skóry może się przekształcić w raka?
NIE. Włókniaki, zarówno miękkie jak i twarde, są całkowicie łagodne i nie mają ryzyka zezłośliwienia. Są to nieszkodliwe rozrosty tkanki łącznej, które mogą rosnąć powoli, ale nigdy nie przekształcą się w nowotwór. Jedynym wyjątkiem wśród opisanych zmian jest rogowacenie słoneczne, które jest stanem przedrakowym i może przejść w raka płaskonabłonkowego (SCC) – dlatego wymaga obowiązkowego leczenia.
Jak odróżnić brodawkę łojotokową od czerniaka?
Brodawki łojotokowe są brązowe, mają woskową konsystencję i wyglądają jakby były "naklejone" na powierzchnię skóry. Ich wygląd pozostaje stabilny przez lata. Czerniak natomiast charakteryzuje się asymetrią, nieregularnymi brzegami, wielobarwnością (brąz, czarny, czerwony) i szybkim wzrostem w ciągu miesięcy. Jeśli zmiana spełnia kryteria ABCDE lub budzi jakiekolwiek wątpliwości – zawsze należy wykonać dermatoskopię dla pewnej diagnozy.
Czy rogowacenie słoneczne musi być leczone?
TAK, bezwzględnie! Rogowacenie słoneczne to stan przedrakowy, który może przekształcić się w raka płaskonabłonkowego. Ryzyko transformacji wynosi średnio 0.025-0.3% rocznie dla pojedynczej zmiany, a u pacjentów z wieloma zmianami ryzyko kumulacyjne wynosi 6-10% w ciągu życia. Zgodnie z wytycznymi PTD, wszystkie rogowacenia słoneczne wymagają leczenia metodą krioterapii, kremami immunomodulującymi (imiquimod), chemioterapeutykami miejscowymi (5-FU) lub terapią fotodynamiczną (PDT).
Czy usuwanie włókniaków jest bezpieczne?
TAK. Usuwanie włókniaków metodą laserową, elektrokoagulacją lub chirurgiczną jest bezpieczne i skuteczne. To rutynowe zabiegi dermatologiczne wykonywane w znieczuleniu miejscowym. Najczęstsze powikłania to drobne blizny (zwłaszcza po metodzie chirurgicznej) lub czasowe przebarwienia (po krioterapii), ale są one rzadkie i zwykle przemijające. Wybór metody zależy od wielkości i lokalizacji zmiany oraz preferencji pacjenta dotyczących efektu estetycznego.
Jak pozbyć się brodawek łojotokowych?
Brodawki łojotokowe można skutecznie usunąć metodą laserową (CO2, Er:YAG), która daje najlepszy efekt estetyczny. Inne metody to krioterapia (zamrażanie ciekłym azotem) lub elektrokoagulacja. Zabieg jest prosty, trwa zaledwie kilka minut i wykonywany jest w znieczuleniu miejscowym. Po zabiegu zmiana goi się w ciągu 7-14 dni, pozostawiając minimalną bliznę lub przebarwienie. Więcej informacji znajdziesz w artykule: Laserowe usuwanie brodawek łojotokowych.
Czy cherry angioma (naczyniaki krwionośne) są groźne?
NIE. Cherry angioma to całkowicie łagodne naczyniaki krwionośne, które nie mają ryzyka zezłośliwienia. Są one bardzo powszechne – występują u około 75% osób powyżej 75. roku życia. Te jaskrawoczerwone kropki są jedynie kosmetycznym problemem. Usuwanie jest wskazane wyłącznie z powodów estetycznych (laser naczyniowy) lub gdy naczyniak często krwawi po przypadkowym urazie.
Kiedy włókniak miękki wymaga usunięcia?
Włókniak miękki nie wymaga usunięcia z powodów medycznych, ponieważ nie ma ryzyka przekształcenia w raka. Usuwamy go w trzech sytuacjach: gdy pacjent chce poprawić estetykę (widoczne zmiany na twarzy, szyi), gdy zmiana ulega podrażnieniu mechanicznemu (tarcie kołnierzyka, biustonosza, podczas golenia) lub gdy często krwawi po urazie. Decyzję o usunięciu podejmuje wyłącznie pacjent na podstawie własnych preferencji i komfortu.
Zobacz również: